A gyulladás egy olyan összetett biológiai folyamat, amely a szervezetünk egyik legősibb és legfontosabb védelmi mechanizmusa. Lényegében egy intelligens válaszreakcióra gondolhatunk, amelynek célja, hogy elhárítsa a káros ingereket – legyen szó fertőzésről, sérülésről vagy irritációról – és megindítsa a gyógyulási folyamatokat. Ez a bonyolult hálózat, amelyben sejtek, molekulák és kémiai anyagok működnek együtt, elengedhetetlen a túléléshez, hiszen anélkül a legapróbb karcolás vagy megfázás is végzetes lehetne. A gyulladás tehát nem feltétlenül ellenség, hanem sokkal inkább egy belső őr, amely éberen figyeli a test integritását és azonnal cselekszik, ha veszélyt észlel.
Bár a gyulladást gyakran a kellemetlen tünetekkel – fájdalom, duzzanat, vörösség – azonosítjuk, alapvető fontosságú megérteni, hogy ezek a jelek valójában a gyógyulás első lépései. A szervezet aktiválja ezt a védekező rendszert, hogy lokalizálja a problémát, elpusztítsa a káros kórokozókat, eltávolítsa az elhalt sejteket és szöveteket, majd előkészítse a terepet az újjáépítésre. Gondoljunk rá úgy, mint egy építkezésre, ahol először el kell takarítani a törmeléket, el kell távolítani a veszélyes anyagokat, mielőtt elkezdődhetne az újjáépítés. A gyulladás az a fázis, amelyben a „takarítás” és a „védelem” zajlik.
A gyulladás fogalma és célja: Miért van rá szükségünk?
A gyulladás (latinul: inflammatio) egy univerzális válasz, amely az összes élő, érrendszerrel rendelkező szervezetben megfigyelhető. Alapvetően egy komplex biológiai folyamat, amelyet a szervezet szöveteinek károsodása vagy fertőzése vált ki. A célja nem más, mint a káros ingerek eltávolítása, a fertőzés terjedésének megakadályozása, és a sérült szövetek helyreállításának elősegítése. Ez a folyamat a veleszületett immunitás része, ami azt jelenti, hogy azonnal és specifikus előzetes találkozás nélkül képes reagálni a veszélyre.
Az evolúció során a gyulladás kulcsfontosságúvá vált a túlélés szempontjából. Képzeljük el őseinket, akik nap mint nap szembesültek sérülésekkel, fertőzésekkel, és a környezet számtalan veszélyével. Egy hatékony gyulladásos válasz nélkül a legkisebb seb is elfertőződhetett volna, ami gyorsan életveszélyes állapotot eredményezett volna. Ez a mechanizmus biztosította, hogy a szervezet képes legyen gyorsan és hatékonyan reagálni, minimalizálva a károsodást és elősegítve a gyors felépülést. A homeosztázis, azaz a belső környezet állandóságának fenntartása szempontjából is létfontosságú, hiszen a gyulladás segít helyreállítani a belső egyensúlyt, amelyet a sérülés vagy fertőzés felborított.
A gyulladás tehát egy kétélű fegyver. Egyrészt nélkülözhetetlen a védekezéshez és a gyógyuláshoz, másrészt, ha kontrollálatlanná válik vagy túl sokáig fennáll, jelentős károsodást okozhat a szervezetben. Ez a kettősség teszi a gyulladást az orvostudomány egyik legintenzívebben kutatott területévé, hiszen a megfelelő egyensúly megtalálása kulcsfontosságú az egészség megőrzésében és a betegségek kezelésében.
Az akut gyulladás öt klasszikus jele: A római orvos, Celsus öröksége
A gyulladás klasszikus jeleit már az ókori római orvos, Aulus Cornelius Celsus is felismerte és leírta az első században. Ő négy jelenséget azonosított, amelyeket a Rubor, Calor, Tumor, Dolor latin kifejezésekkel írt le. Később, a második században Galénosz, a neves görög orvos kiegészítette ezt a listát egy ötödik tünettel, a Functio laesa-val. Ezek az „ötösfogat” ma is a gyulladás alapvető diagnosztikai kritériumai, és mindegyikük mögött komplex biológiai folyamatok állnak.
- Rubor (vörösség): Ez a jelenség a gyulladt terület megnövekedett véráramlásának köszönhető. A sérülés helyén az erek kitágulnak (vazodilatáció), hogy több vért szállítsanak a területre, ezzel több immunsejtet és tápanyagot juttatva a problémás zónába. A vörösség tehát a fokozott vérellátás közvetlen következménye.
- Calor (melegség): A megnövekedett véráramlás nemcsak vörösséget, hanem helyi hőmérséklet-emelkedést is okoz. A vér melegebb, mint a környező szövetek, és ahogy több vér áramlik át a területen, az felmelegszik. Emellett a fokozott metabolikus aktivitás is hozzájárul a hőtermeléshez a gyulladt szövetekben.
- Tumor (duzzanat): A gyulladás során az erek áteresztőképessége megnő (permeabilitás), ami lehetővé teszi, hogy a vérplazma és a fehérvérsejtek kilépjenek az érpályából és behatoljanak a szövetekbe. Ez a folyadékfelhalmozódás okozza a duzzanatot, vagyis az ödémát. A duzzanat nemcsak vizuálisan észrevehető, hanem fizikailag is nyomást gyakorolhat a környező idegekre.
- Dolor (fájdalom): A fájdalom a gyulladás egyik legkellemetlenebb, de egyben legfontosabb jelzője. Több tényező is hozzájárul a fájdalomérzethez: a duzzanat okozta szöveti nyomás, valamint a gyulladásos mediátorok (pl. prosztaglandinok, bradikinin, hisztamin) közvetlen hatása az idegvégződésekre. A fájdalom arra figyelmeztet, hogy valami nincs rendben, és korlátozza a sérült terület mozgását, elősegítve a pihenést és a gyógyulást.
- Functio laesa (funkciózavar): Ez az ötödik jelenség a gyulladt terület funkciójának csökkenését vagy elvesztését jelenti. Például egy gyulladt ízület nehezen mozgatható, egy fertőzött torok fájdalmas nyelést okoz. A funkciózavar a fájdalom, a duzzanat és a szövetkárosodás együttes következménye, és szintén a pihenésre és a védelemre ösztönzi a szervezetet.
Ezek az öt klasszikus jel együttesen egyértelműen jelzik a szervezetben zajló akut gyulladásos folyamatot. Bár kellemetlenek, létfontosságúak a gyógyulás szempontjából, hiszen figyelmeztetnek a problémára és elindítják a szükséges védekezési és helyreállítási mechanizmusokat.
„A gyulladás a testünk belső orvosa, amely a bajt felismerve azonnal munkához lát, hogy helyreállítsa az egyensúlyt és megvédjen minket a külső és belső fenyegetésektől.”
A gyulladás fázisai: Hogyan reagál a szervezet lépésről lépésre?
A gyulladás egy rendkívül szervezett és dinamikus folyamat, amely több egymást követő fázisból áll. Ezek a fázisok biztosítják, hogy a szervezet hatékonyan reagáljon a káros ingerekre, majd sikeresen helyreállítsa a károsodott szöveteket. A folyamat kezdetétől a teljes feloldódásig egy precízen koreografált biokémiai és celluláris tánc zajlik.
Sérülés vagy fertőzés felismerése: Az első riasztás
Minden gyulladásos válasz az ingerre történő felismeréssel kezdődik. Amikor egy szövet megsérül, vagy kórokozók (baktériumok, vírusok) jutnak a szervezetbe, a sérült sejtek és az immunrendszer helyi sejtjei (pl. makrofágok, masztociták) azonnal felismerik a veszélyt. Ez a felismerés a PRR (Pattern Recognition Receptors) nevű receptorokon keresztül történik, amelyek képesek azonosítani a kórokozókhoz kapcsolódó molekuláris mintákat (PAMP-ok) vagy a sérült sejtek által kibocsátott veszélyjelző molekulákat (DAMP-ok). Ez a felismerés aktiválja a sejteket, hogy gyulladásos mediátorokat szabadítsanak fel.
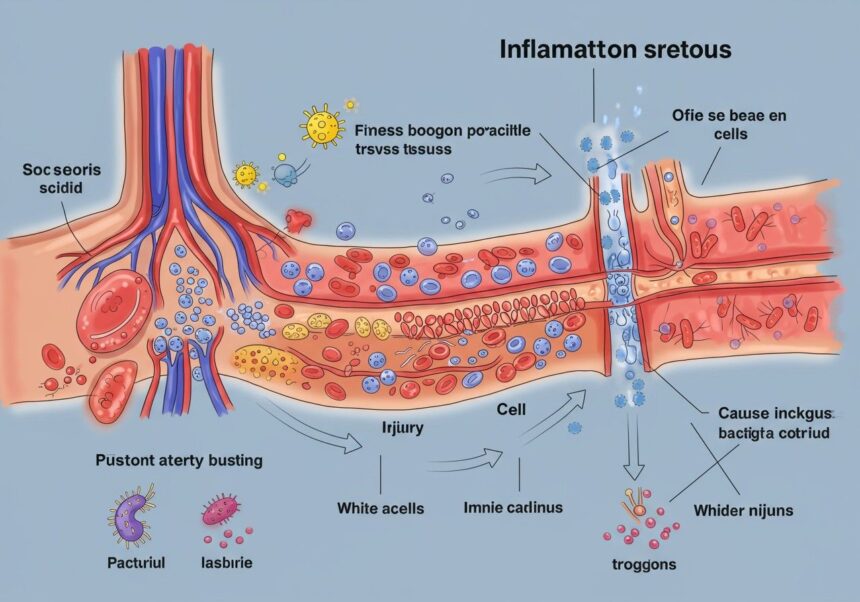
Értágulat és permeabilitás növekedése: A „tűzoltók” érkezése
Az elsődleges mediátorok, mint például a hisztamin, a prosztaglandinok és a bradikinin, azonnal hatnak a közeli erekre. Ezek az anyagok lokális értágulatot (vazodilatációt) okoznak, ami megnöveli a véráramlást a sérült területen – ez magyarázza a vörösséget és a melegséget. Ezzel egyidejűleg az erek falának áteresztőképessége (permeabilitása) is megnő. Az endotélsejtek, amelyek az erek belső falát bélelik, összehúzódnak, és kis rések keletkeznek közöttük. Ezen réseken keresztül a vérplazma folyadékai, fehérjéi és az immunsejtek is könnyebben kiléphetnek az érpályából és bejuthatnak a sérült szövetekbe. Ez a folyadékkiáramlás okozza a duzzanatot (ödémát).
Fehérvérsejtek migrációja (kemotaxis): A célzott beavatkozás
Az erekből kiszivárgó folyadék és a gyulladásos mediátorok (úgynevezett kemokinek) egy kémiai gradienset hoznak létre, amely vonzza a fehérvérsejteket, különösen a neutrofileket és a monocitákat. Ezek a sejtek először az érfalhoz tapadnak (margination), majd lassan gurulnak az érfalon (rolling). Végül szorosan hozzátapadnak az endotélsejtekhez (adhesion), és átpréselik magukat az erek falán (diapedesis vagy extravasation), hogy bejussanak az interszticiális térbe, a sérülés helyére. Ezt a célzott mozgást nevezzük kemotaxisnak.
Fagocitózis és kórokozók eliminálása: A „takarítás” és a „harc”
Miután a fehérvérsejtek megérkeztek a gyulladás helyére, megkezdődik a tényleges „harc” és „takarítás”. A neutrofilek, amelyek a leggyorsabban érkeznek, nagy mennyiségben fagocitálják (bekebelezik és elpusztítják) a baktériumokat, az elhalt sejteket és a szöveti törmeléket. A monociták a szövetekbe jutva makrofágokká alakulnak, és ők is aktív fagociták, amelyek hosszú távon részt vesznek a tisztításban és a gyógyulási folyamatok irányításában. A makrofágok emellett citokineket is termelnek, amelyek tovább modulálják a gyulladásos választ.
Szöveti regeneráció és gyógyulás: A helyreállítás
Amint a káros ingerek eltávolításra kerültek, és a veszély elhárult, a gyulladásos folyamatnak le kell csillapodnia. Ezt a fázist feloldódásnak (resolution) nevezzük. Ekkor pro-resolving mediátorok (pl. lipoxinok, rezolvinok) termelődnek, amelyek leállítják a további immunsejt-toborzást és elősegítik a gyulladt terület megtisztítását. A makrofágok eltávolítják az elhalt sejteket és a gyulladásos törmeléket, majd elindul a szöveti regeneráció és a gyógyulás. Ez magában foglalhatja a sérült sejtek pótlását, új erek képződését (angiogenezis) és kollagén lerakódását (fibrózis), ami hegképződéshez vezethet, ha a károsodás súlyos volt. A gyógyulás célja a szövet eredeti funkciójának minél teljesebb helyreállítása.
Ez a lépésről lépésre haladó folyamat mutatja be a gyulladás hihetetlen komplexitását és precizitását, amely elengedhetetlen a szervezetünk egészségének és integritásának fenntartásához.
A gyulladás molekuláris és celluláris szereplői: Kik a főszereplők?
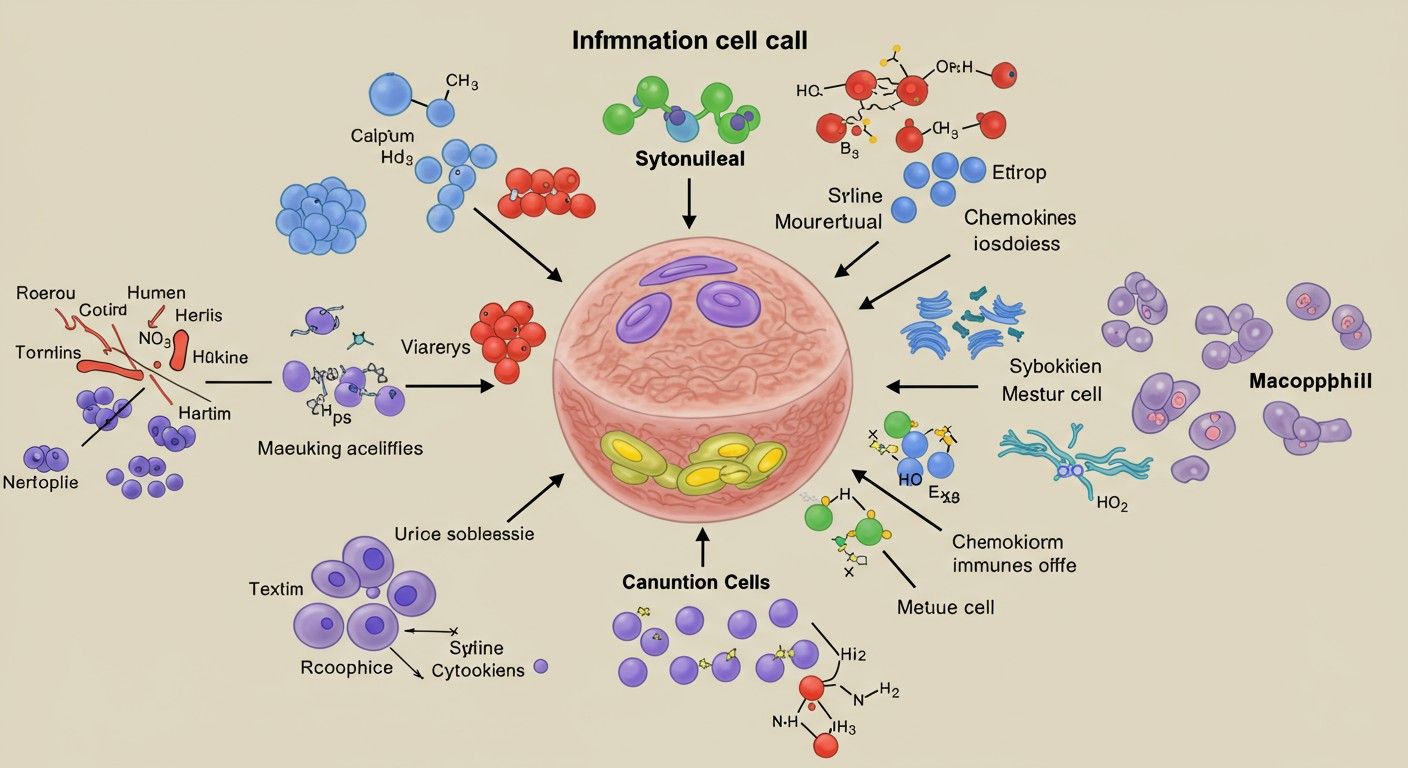
A gyulladás nem egy egységes jelenség, hanem egy rendkívül komplex interakciók hálózata, amelyben számos sejt és molekula játszik kulcsszerepet. Ezek a „főszereplők” összehangolt munkájával valósul meg a szervezet védekező és gyógyító mechanizmusa. Megismerésük elengedhetetlen a gyulladás mélyebb megértéséhez.
Immunsejtek: A „hadsereg” tagjai
Az immunrendszer sejtjei a gyulladásos válasz központi elemei. Különböző típusúak, mindegyiknek megvan a maga specifikus feladata:
- Makrofágok és monociták: A monociták a vérben keringő fehérvérsejtek, amelyek a gyulladás helyére érve átalakulnak makrofágokká. Ők az immunrendszer „első vonalának” részei, képesek felismerni és bekebelezni (fagocitálni) a kórokozókat, az elhalt sejteket és a törmeléket. Emellett kulcsszerepet játszanak a gyulladásos mediátorok termelésében (pl. citokinek) és a gyógyulási folyamatok irányításában. A makrofágok afféle „takarítók és karmesterek” egy személyben.
- Neutrofilek: Ezek a leggyakoribb fehérvérsejtek, és a leggyorsabban érkeznek a gyulladás helyére. Fő feladatuk a kórokozók (különösen baktériumok) fagocitálása és elpusztítása, valamint reaktív oxigénfajták (ROS) és enzimek felszabadítása, amelyek segítenek a fertőzés leküzdésében. A neutrofilek rövid életűek, és pusztulásuk hozzájárul a genny (pus) képződéséhez.
- Limfociták (T- és B-sejtek): Bár inkább az adaptív immunválaszban játszanak szerepet, a krónikus gyulladásban is aktívan részt vesznek. A T-sejtek segíthetnek a kórokozók elpusztításában és a gyulladás modulálásában, míg a B-sejtek antitesteket termelnek, amelyek specifikusan felismerik és semlegesítik a kórokozókat.
- Masztociták és bazofilek: Ezek a sejtek a gyulladás korai fázisában aktiválódnak, és nagy mennyiségű hisztamint szabadítanak fel. A hisztamin felelős az értágulatért, az érfalak áteresztőképességének növeléséért, és hozzájárul az allergiás reakciók tüneteihez is.
- Eozinofilek: Különösen fontosak a parazitafertőzések elleni védekezésben és az allergiás reakciókban. Granulumaikban található enzimekkel és toxikus fehérjékkel pusztítják a kórokozókat.
- Endotélsejtek: Bár nem immunsejtek, az erek belső falát alkotó endotélsejtek kulcsfontosságúak a gyulladásban. Aktív szerepet játszanak a fehérvérsejtek toborzásában, különböző adhéziós molekulák és citokinek termelésével, valamint az érfalak áteresztőképességének szabályozásával.
Közvetítő anyagok (mediátorok): A „kommunikációs hálózat”
A gyulladásos válasz során a sejtek számos kémiai anyagot termelnek és szabadítanak fel, amelyek koordinálják és szabályozzák a folyamatot. Ezeket nevezzük gyulladásos mediátoroknak:
- Citokinek: Ezek kis fehérjék, amelyek a sejtek közötti kommunikációt szolgálják. Két fő csoportjuk van:
- Pro-gyulladásos citokinek: Ilyenek a TNF-alfa (tumor nekrózis faktor-alfa), az IL-1 (interleukin-1) és az IL-6 (interleukin-6). Ezek fokozzák a gyulladást, lázat okozhatnak, és aktiválják az immunsejteket. Kulcsszerepet játszanak mind az akut, mind a krónikus gyulladásban.
- Anti-gyulladásos citokinek: Például az IL-10 (interleukin-10) és a TGF-béta (transzformáló növekedési faktor-béta). Ezek gátolják a gyulladásos választ, és elősegítik a feloldódást és a gyógyulást.
- Hisztamin: A masztociták és bazofilek által felszabadított biogén amin, amely azonnali értágulatot és az érfalak áteresztőképességének növekedését okozza, hozzájárulva a vörösséghez és duzzanathoz.
- Prosztaglandinok és leukotriének: Ezek a lipid alapú molekulák az arachidonsav metabolizmusából származnak. A prosztaglandinok felelősek a fájdalomérzetért, a lázért és az értágulatért. A leukotriének fokozzák az érfalak áteresztőképességét és vonzzák a fehérvérsejteket, emellett szerepet játszanak az asztmás rohamokban is (bronchoconstrictio).
- Bradi kinin: Egy peptid, amely jelentősen hozzájárul a fájdalomérzethez és az érfalak áteresztőképességének növeléséhez.
- Komplement rendszer: Egy sor plazmafehérje, amely kaszkádszerűen aktiválódik, és segíti a kórokozók elpusztítását (lízis), vonzza az immunsejteket (kemotaxis), és elősegíti a fagocitózist (opsonizáció).
- Reaktív oxigénfajták (ROS): Ezek nagy reaktivitású molekulák (pl. szuperoxid, hidrogén-peroxid), amelyeket a fagocita sejtek termelnek a kórokozók elpusztítására. Bár hatékonyak, nagy mennyiségben szövetkárosodást is okozhatnak, hozzájárulva az oxidatív stresszhez.
Ezek a sejtek és molekulák egy komplex táncot járnak, amelynek során a gyulladásos válasz elindul, felerősödik, majd ideális esetben feloldódik. Az egyensúly fenntartása kritikus; ha ez az egyensúly felborul, az akut gyulladás krónikussá válhat, ami súlyos egészségügyi problémákhoz vezethet.
Az akut és krónikus gyulladás közötti különbség: Amikor a védelem támadássá válik
Bár mind az akut, mind a krónikus gyulladás a szervezet védekező mechanizmusának része, alapvető különbségek vannak közöttük mind időtartam, mind intenzitás, mind pedig a hosszú távú következmények szempontjából. Az akut gyulladás egy gyors, célzott és általában önkorlátozó folyamat, míg a krónikus gyulladás egy elhúzódó, alacsony intenzitású állapot, amely jelentős károsodást okozhat a szövetekben.
Akut gyulladás: A gyors reagálás
Az akut gyulladás a szervezet azonnali válasza egy káros ingerre, mint például egy fertőzés (pl. bakteriális torokgyulladás), egy sérülés (pl. vágás, ficam) vagy egy irritáló anyag (pl. méhcsípés). Jellemzői a gyors kezdet és a viszonylag rövid időtartam, amely általában néhány perctől néhány napig tart. A célja a kórokozók gyors eliminálása, a sérült szövetek eltávolítása és a gyógyulási folyamat megindítása.
Az akut gyulladás főbb jellemzői:
- Gyors kezdet és rövid időtartam: Órák vagy napok alatt lezajlik.
- Kifejezett tünetek: A klasszikus öt jel (vörösség, melegség, duzzanat, fájdalom, funkciózavar) általában jól észrevehető.
- Fő celluláris résztvevők: Elsősorban neutrofilek, amelyek nagy számban áramlanak a sérülés helyére.
- Cél: A káros inger eltávolítása és a szöveti integritás helyreállítása. Ideális esetben teljes feloldódással és gyógyulással jár.
Az akut gyulladás egy kontrollált folyamat, amely a veszély elhárítása után lecsillapodik, és a szervezet visszatér a normális állapotba.
Krónikus gyulladás: A tartós ostrom
A krónikus gyulladás egy sokkal alattomosabb és elhúzódóbb állapot, amely hetekig, hónapokig, sőt akár évekig is fennállhat. Akkor alakul ki, ha az akut gyulladásos válasz nem tudja teljesen eliminálni a kiváltó okot, vagy ha a szervezet folyamatosan ki van téve valamilyen irritáló tényezőnek. Ebben az esetben a gyulladásos folyamat nem oldódik fel, hanem tartósan fennmarad, és hosszú távon szövetkárosodáshoz vezethet.
A krónikus gyulladás főbb jellemzői:
- Lassú kezdet és hosszú időtartam: Hetek, hónapok, évek.
- Kevésbé kifejezett tünetek: A klasszikus jelek gyakran hiányoznak vagy enyhébbek, ezért nehezebben felismerhető. Sokszor „néma gyulladásnak” is nevezik.
- Fő celluláris résztvevők: Elsősorban makrofágok, limfociták (T- és B-sejtek), valamint plazmasejtek. A neutrofilek szerepe csökken.
- Cél: A tartós ingerrel való megbirkózás, ami gyakran szövetpusztulással és egyidejű gyógyulási (pl. fibrózis, hegképződés) kísérletekkel jár, de a kiváltó ok tartós fennállása miatt a gyógyulás nem teljes.
- Következmények: A folyamatos szövetkárosodás és regenerációs kísérletek hosszú távon súlyos betegségekhez, például autoimmun betegségekhez, rákhoz, szív- és érrendszeri problémákhoz vezethetnek.
A krónikus gyulladás okai sokrétűek lehetnek:
- Perzisztens fertőzések: Bizonyos kórokozók ellen a szervezet nem képes hatékonyan védekezni.
- Autoimmun reakciók: Amikor az immunrendszer tévedésből a test saját szövetei ellen fordul (pl. reumatoid artritisz, Crohn-betegség).
- Hosszú távú expozíció toxikus anyagoknak: Például dohányfüst, légszennyezés, azbeszt.
- Tartós irritáció: Például refluxbetegség, ahol a gyomorsav folyamatosan irritálja a nyelőcsövet.
- Elhízás és metabolikus szindróma: A zsírsejtek aktív gyulladásos mediátorokat termelnek.
- Helytelen életmód: Magas cukor- és feldolgozott élelmiszer-fogyasztás, mozgáshiány, krónikus stressz.
A legfontosabb különbség tehát az, hogy míg az akut gyulladás egy szükséges és általában jótékony védelmi mechanizmus, addig a krónikus gyulladás egy olyan „támadássá” válhat, amely a szervezet saját szöveteit károsítja, és számos súlyos betegség alapjául szolgál.
„Az akut gyulladás a test tűzoltója, amely gyorsan eloltja a tüzet. A krónikus gyulladás azonban egy lassan égő parázs, amely észrevétlenül emészti fel a szöveteket, utat nyitva a betegségeknek.”
A krónikus gyulladás rejtett veszélyei: A civilizációs betegségek gyökere?
Az utóbbi évtizedek kutatásai egyre inkább rávilágítanak arra, hogy a krónikus, alacsony szintű gyulladás nem csupán egy tünet, hanem számos modern civilizációs betegség alapvető mozgatórugója. Ez a „néma gyulladás” sokszor észrevétlenül zajlik a szervezetben, tünetei nem olyan markánsak, mint az akut gyulladásé, de hosszú távon súlyos károsodást és betegségeket okozhat.
Szív- és érrendszeri betegségek: Az ateroszklerózis gyulladásos természete
A szív- és érrendszeri betegségek, különösen az ateroszklerózis (érszűkület), régóta a krónikus gyulladás egyik legfontosabb következményének számítanak. Korábban úgy gondolták, hogy az érelmeszesedés csupán a magas koleszterinszint mechanikus következménye. Ma már tudjuk, hogy az LDL-koleszterin oxidációja, az érfal endotélsejtjeinek károsodása és az azt követő krónikus gyulladásos válasz kulcsszerepet játszik az ateroszklerotikus plakkok kialakulásában és növekedésében. A gyulladásos sejtek és mediátorok felhalmozódása az érfalban instabil plakkokat hoz létre, amelyek szakadása szívinfarktushoz vagy stroke-hoz vezethet.
Cukorbetegség és inzulinrezisztencia: A metabolikus gyulladás
A 2-es típusú cukorbetegség és az azt megelőző inzulinrezisztencia szorosan összefügg a krónikus gyulladással, amelyet gyakran metabolikus gyulladásnak neveznek. Az elhízott egyének zsírsejtjei (adipociták) aktívan termelnek pro-gyulladásos citokineket (pl. TNF-alfa, IL-6), amelyek gátolják az inzulin jelátviteli útvonalait, és csökkentik a sejtek inzulinérzékenységét. Ez az inzulinrezisztencia hosszú távon a hasnyálmirigy kimerüléséhez és a 2-es típusú cukorbetegség kialakulásához vezet.
Neurodegeneratív betegségek: Az agy gyulladása
Az Alzheimer-kór, a Parkinson-kór és más neurodegeneratív betegségek kialakulásában is egyre inkább felismerik az agyban zajló krónikus gyulladás (neuroinflammatio) szerepét. A mikroglia sejtek (az agy immunsejtjei) krónikus aktivációja pro-gyulladásos mediátorokat szabadít fel, amelyek károsítják az idegsejteket és hozzájárulnak a neurodegeneratív folyamatokhoz. Bár a pontos mechanizmusok még kutatás tárgyát képezik, nyilvánvaló, hogy a gyulladás jelentős tényező az agy öregedésében és betegségeinek progressziójában.
Autoimmun betegségek: Amikor a test önmaga ellen fordul
Az autoimmun betegségek (pl. reumatoid artritisz, Crohn-betegség, lupus, sclerosis multiplex) lényegében a krónikus gyulladás extrém megnyilvánulásai. Ezekben az állapotokban az immunrendszer tévedésből a test saját, egészséges szöveteit támadja meg, folyamatos gyulladásos reakciót fenntartva. Ez a folyamatos „baráti tűz” súlyos szövetkárosodáshoz, funkciózavarhoz és krónikus fájdalomhoz vezet a szervezet különböző részein.
Rák: A tumor mikro környezetének gyulladása
A krónikus gyulladás és a rák közötti kapcsolat egyre nyilvánvalóbbá válik. Régóta ismert, hogy a krónikus gyulladásos állapotok (pl. krónikus hepatitis B vagy C, gyulladásos bélbetegségek) növelik bizonyos ráktípusok kockázatát. A gyulladásos mediátorok (pl. citokinek, ROS) elősegíthetik a sejtek mutációját, a sejtproliferációt, az angiogenezist (új erek képződését, amelyek táplálják a tumort) és a metasztázist. A tumor mikro környezetében lévő gyulladásos sejtek támogathatják a rákos sejtek túlélését és növekedését, védelmet nyújtva a daganatnak az immunrendszer támadásai ellen.
Metabolikus szindróma és krónikus fájdalom szindrómák
A metabolikus szindróma, amely magában foglalja az elhízást, a magas vérnyomást, a magas vércukorszintet és a diszlipidémiát, szintén szorosan összefügg a krónikus gyulladással. A krónikus fájdalom szindrómák, mint például a fibromyalgia, a krónikus hátfájás vagy a migrén, szintén gyakran járnak együtt alacsony szintű szisztémás gyulladással, és a gyulladásos mediátorok szerepet játszhatnak a fájdalomérzet fenntartásában és felerősítésében.
Összességében elmondható, hogy a krónikus gyulladás egy közös nevezője számos súlyos betegségnek, amelyek egyre nagyobb terhet jelentenek a modern társadalmakban. Ennek felismerése új utakat nyit meg a megelőzés és a kezelés terén, hangsúlyozva az életmód, a táplálkozás és a gyulladáscsökkentő stratégiák fontosságát.
A gyulladás kiváltó okai: Miből eredhet a probléma?
A gyulladásos válasz kiváltó okai rendkívül sokrétűek lehetnek, a külső környezeti tényezőktől egészen a belső, genetikai vagy metabolikus diszfunkciókig. A probléma gyökerének megértése kulcsfontosságú a megelőzésben és a hatékony kezelésben.
Külső tényezők: A környezet hatása
- Fertőzések: Talán a legközvetlenebb és leggyakoribb okai a gyulladásnak. Baktériumok (pl. streptococcus torokgyulladás), vírusok (pl. influenza), gombák (pl. candidiasis) és paraziták (pl. malária) mind képesek gyulladásos választ kiváltani, ahogy a szervezet igyekszik elpusztítani őket.
- Sérülések és fizikai trauma: Bármilyen fizikai károsodás, legyen az vágás, zúzódás, égés, fagyás, törés vagy ficam, azonnali gyulladásos választ vált ki. A sérült sejtek DAMP-okat (Damage-Associated Molecular Patterns) bocsátanak ki, amelyek riasztják az immunrendszert.
- Allergének: Az allergiás reakciók lényegében egy túlzott, hibás gyulladásos válasz ártalmatlan anyagokra, mint például pollen, poratka, állatszőr, vagy bizonyos élelmiszerek. Az immunrendszer hisztamin és más gyulladásos mediátorok felszabadításával reagál, ami allergiás tünetekhez vezet (pl. orrfolyás, viszketés, bőrkiütés, nehézlégzés).
- Toxinok és irritáló anyagok: Különféle kémiai anyagok, mint a dohányfüst, légszennyező anyagok (pl. szmog, PM2.5 részecskék), ipari vegyi anyagok, alkohol vagy akár bizonyos gyógyszerek is képesek közvetlenül károsítani a sejteket és krónikus gyulladást fenntartani.
Belső tényezők: A szervezet saját működési zavarai
- Autoimmun reakciók: Ahogy korábban említettük, az autoimmun betegségek során az immunrendszer tévedésből a test saját szövetei ellen fordul. Ennek okai komplexek, és magukban foglalhatnak genetikai hajlamot, környezeti triggereket és a bélmikrobióma szerepét.
- Metabolikus diszfunkciók: Az elhízás, a magas vércukorszint, a magas koleszterinszint és az inzulinrezisztencia mind hozzájárulnak egy alacsony szintű, szisztémás krónikus gyulladás fenntartásához. A túlzott zsírraktárak, különösen a zsigeri zsír, aktívan termelnek pro-gyulladásos citokineket.
- Genetikai hajlam: Egyes embereknél genetikailag nagyobb a hajlam bizonyos gyulladásos vagy autoimmun betegségekre. Például a HLA-B27 gén bizonyos autoimmun ízületi gyulladásokkal hozható összefüggésbe.
- Oxidatív stressz: Amikor a szervezetben a szabadgyökök termelődése meghaladja az antioxidáns védelem kapacitását, oxidatív stressz alakul ki. Ez károsítja a sejteket és a DNS-t, és közvetlenül kiválthatja vagy felerősítheti a gyulladásos folyamatokat.
Életmódbeli tényezők: A modern élet kihívásai
Az életmódbeli szokások jelentős mértékben befolyásolják a szervezet gyulladásos állapotát, és sok esetben a krónikus gyulladás fő kiváltó okai:
- Helytelen táplálkozás: A modern étrend, amely gyakran magas finomított szénhidrátokban, hozzáadott cukorban, telített és transzzsírokban, valamint omega-6 zsírsavakban (növényi olajok) gazdag, miközben szegény omega-3 zsírsavakban, rostokban és antioxidánsokban, erősen pro-gyulladásos hatású. Ez megzavarja a bélmikrobiómát és fokozza a szisztémás gyulladást.
- Mozgáshiány: A rendszeres fizikai aktivitás gyulladáscsökkentő hatású. A mozgáshiány viszont hozzájárul az elhízáshoz, az inzulinrezisztenciához és a krónikus gyulladáshoz.
- Krónikus stressz: A tartós pszichológiai stressz aktiválja a stresszhormonokat (pl. kortizol), amelyek kezdetben gyulladáscsökkentőek lehetnek, de krónikus stressz esetén a szervezet rezisztenssé válhat rájuk, és a stressz végül pro-gyulladásos állapotot eredményezhet.
- Alváshiány: A krónikus alváshiány megzavarja a cirkadián ritmust és növeli a pro-gyulladásos citokinek szintjét a szervezetben.
- Bélmikrobióma diszbiózis: A bélflóra egyensúlyának felborulása (diszbiózis) növelheti a bélfal áteresztőképességét („szivárgó bél szindróma”), lehetővé téve a baktériumok toxinjainak bejutását a véráramba, ami szisztémás gyulladást vált ki.
A gyulladás kiváltó okainak azonosítása és lehetőség szerinti megszüntetése vagy kezelése alapvető fontosságú az egészség megőrzésében és a krónikus betegségek elleni küzdelemben.
A gyulladás diagnosztizálása: Hogyan azonosítják az orvosok?
A gyulladás diagnosztizálása az orvosok számára kulcsfontosságú, hiszen a megfelelő kezelés csak a pontos azonosítás után kezdődhet meg. Míg az akut gyulladás tünetei gyakran egyértelműek, a krónikus, alacsony szintű gyulladás felismerése sokszor kihívást jelenthet. A diagnózis felállításában a fizikai vizsgálat, az anamnézis, valamint különböző laboratóriumi és képalkotó eljárások segítenek.
Laboratóriumi markerek: A vér árulkodó jelei
A vérvizsgálatok a leggyakoribb és leghatékonyabb eszközök a gyulladás kimutatására és monitorozására. Néhány kulcsfontosságú marker:
- CRP (C-reaktív protein): Ez egy akut fázis fehérje, amelyet a máj termel a gyulladásos válasz részeként. Szintje gyorsan megemelkedik akut gyulladás, fertőzés vagy szövetkárosodás esetén, és a gyulladás súlyosságával arányosan növekszik. A magas érzékenységű CRP (hs-CRP) teszt képes kimutatni az alacsonyabb szintű, krónikus gyulladást is, és gyakran használják a szív- és érrendszeri betegségek kockázatának felmérésére.
- ESR (erythrocyte sedimentation rate) – Vörösvértest-süllyedés: Ez a teszt azt méri, hogy milyen gyorsan ülepednek le a vörösvértestek egy óra alatt egy függőleges csőben. Gyulladásos állapotokban a vérplazmában megnövekszik bizonyos fehérjék (pl. fibrinogén) koncentrációja, amelyek agglomerálják a vörösvértesteket, így azok gyorsabban süllyednek. Az ESR egy kevésbé specifikus, de hasznos indikátor a gyulladás jelenlétére.
- Fehérvérsejtszám (WBC): A teljes vérkép részeként a fehérvérsejtek számának emelkedése (leukocitózis) gyakran fertőzésre vagy gyulladásra utal. Különösen a neutrofilek számának növekedése jellemző az akut bakteriális fertőzésekre, míg a limfocitáké a vírusos fertőzésekre.
- Prokalcitonin: Ez egy specifikusabb marker, amelynek szintje bakteriális fertőzések esetén jelentősen megemelkedik, de vírusos fertőzések vagy nem fertőzéses gyulladások esetén alacsony marad. Hasznos lehet a bakteriális és vírusos fertőzések elkülönítésében.
- Ferritin: Bár elsősorban a vasraktárakat jelzi, a ferritin is egy akut fázis fehérje, és szintje gyulladásos állapotokban emelkedhet, még vasraktárak hiányában is.
- Citokinek: Bizonyos pro-gyulladásos citokinek (pl. IL-6, TNF-alfa) szintjének mérése is lehetséges, különösen specifikus kutatási vagy klinikai esetekben, de rutinszerűen ritkábban alkalmazzák.
Képalkotó eljárások: A gyulladás vizuális nyomai
A képalkotó eljárások segítenek lokalizálni és vizualizálni a gyulladt területeket, különösen, ha a gyulladás a test belső részein zajlik:
- Ultrahang: Gyakran alkalmazzák ízületi, hasi vagy lágyrészgyulladások diagnosztizálására. Képes kimutatni a folyadékgyülemet, a szöveti duzzanatot és az esetleges tályogokat.
- Röntgen: Csont- és ízületi gyulladások, tüdőgyulladás vagy más mellkasi fertőzések esetén alkalmazzák. Segít azonosítani a csontkárosodást, az ízületi rések szűkülését vagy a tüdőben lévő infiltrátumokat.
- CT (Computed Tomography): Részletesebb képet ad a belső szervekről és szövetekről, hasznos lehet például gyulladásos bélbetegségek, hasi tályogok vagy daganatos elváltozások gyulladásos komponensének vizsgálatában.
- MRI (Magnetic Resonance Imaging): Különösen puha szövetek (izmok, ínszalagok, agy, gerincvelő) gyulladásának kimutatására alkalmas. Képes azonosítani az ödémát, a gyulladásos infiltrátumokat és a szövetkárosodást.
- PET-CT (Positron Emission Tomography – Computed Tomography): Képes kimutatni a megnövekedett metabolikus aktivitást, amely gyakran gyulladásos vagy daganatos folyamatokra utal.
Fizikai vizsgálat és anamnézis: Az orvos szerepe
A laboratóriumi és képalkotó vizsgálatok mellett az orvos gondos fizikai vizsgálata és részletes anamnézis felvétele is elengedhetetlen. Az orvos megkérdezi a tünetekről (fájdalom jellege, lokalizációja, időtartama), a kórelőzményről, a gyógyszerszedésről és az életmódbeli szokásokról. A fizikális vizsgálat során tapintással, megtekintéssel, kopogtatással és hallgatózással keresi a gyulladás klasszikus jeleit (vörösség, melegség, duzzanat, fájdalom, funkciózavar), valamint egyéb, a gyulladásos betegségekre jellemző elváltozásokat.
A gyulladás diagnózisa tehát egy komplex folyamat, amely több információforrás összevetésén alapul. Csak az összes adat birtokában lehet pontosan azonosítani a gyulladás típusát, okát és súlyosságát, ami alapja a hatékony és személyre szabott kezelési terv felállításának.
Gyulladás és táplálkozás: Az ételek, mint orvosság vagy méreg
A modern tudomány egyre inkább elismeri, hogy a táplálkozás az egyik legerősebb tényező, amely befolyásolja a szervezet gyulladásos állapotát. Amit eszünk, az vagy elősegítheti a krónikus gyulladást, vagy éppen ellenkezőleg, segíthet azt csökkenteni. Az ételek tehát kettős szerepet tölthetnek be: lehetnek „méreg” a gyulladás szempontjából, vagy „orvosság”, amely támogatja a gyógyulást és az egészséget.
Pro-gyulladásos ételek: A „gyulladás-üzemanyag”
Bizonyos élelmiszerek és étkezési szokások hozzájárulnak a krónikus, alacsony szintű gyulladás fenntartásához a szervezetben. Ezeket érdemes kerülni vagy minimalizálni az étrendben:
- Finomított szénhidrátok és hozzáadott cukor: A fehér kenyér, péksütemények, tészták, édességek, cukros üdítők gyorsan megemelik a vércukorszintet, ami inzulinrezisztenciához és fokozott gyulladásos citokin termeléshez vezethet. A fruktóz különösen problematikus a májban, és hozzájárulhat a gyulladáshoz.
- Transzzsírok és hidrogénezett olajok: Ezek a mesterségesen előállított zsírok (pl. margarin, sütemények, feldolgozott élelmiszerekben találhatóak) jelentősen növelik a gyulladásos markerek szintjét és károsítják az erek falát.
- Omega-6 zsírsavak túlsúlya: Bár az omega-6 zsírsavak (pl. napraforgóolaj, kukoricaolaj, szójaolaj) esszenciálisak, a modern nyugati étrendben messze túlsúlyban vannak az omega-3 zsírsavakkal szemben. Ez az egyensúlyhiány pro-gyulladásos eikozanoidok (pl. prosztaglandinok, leukotriének) termelését serkenti.
- Feldolgozott húsok és vörös húsok: A felvágottak, kolbászok, szalonna és a nagy mennyiségű vörös hús fogyasztása összefüggésbe hozható a gyulladásos markerek emelkedésével. A bennük lévő telített zsírok és a magas hőmérsékleten történő sütés során keletkező végtermékek (AGEs) gyulladást okozhatnak.
- Ipari feldolgozott élelmiszerek: Ezek gyakran tartalmaznak gyulladáskeltő összetevőket, mesterséges adalékanyagokat, tartósítószereket és nagy mennyiségű sót, amelyek mind hozzájárulhatnak a bélrendszeri diszbiózishoz és a szisztémás gyulladáshoz.
Anti-gyulladásos ételek: A „gyógyító táplálékok”
Szerencsére számos élelmiszer létezik, amelyek aktívan segítenek a gyulladás csökkentésében és a szervezet egészségének fenntartásában. Ezeket érdemes beépíteni a napi étrendbe:
- Omega-3 zsírsavak: A halolajban (lazac, makréla, szardínia), lenmagban és dióban található EPA és DHA rendkívül erős gyulladáscsökkentő hatású. Segítenek az omega-6/omega-3 arány optimalizálásában és gyulladáscsökkentő mediátorokat termelnek.
- Antioxidánsokban gazdag gyümölcsök és zöldségek: A bogyós gyümölcsök (áfonya, málna), leveles zöldségek (spenót, kelkáposzta), brokkoli, paprika tele vannak vitaminokkal, ásványi anyagokkal és fitonutriensekkel, amelyek semlegesítik a szabadgyököket és csökkentik az oxidatív stresszt és gyulladást.
- Teljes kiőrlésű gabonák és rostok: A zab, barna rizs, quinoa és a teljes kiőrlésű termékek magas rosttartalma segíti az egészséges bélmikrobiómát, ami közvetve csökkenti a gyulladást. A bélbaktériumok a rostokat rövidláncú zsírsavakká alakítják, amelyek gyulladáscsökkentő hatásúak.
- Egészséges zsírok: Az olívaolaj (extra szűz), avokádó, diófélék és magvak (mandula, chia mag) egyszeresen és többszörösen telítetlen zsírsavai gyulladáscsökkentő hatásúak.
- Fűszerek és gyógynövények: A kurkuma (benne lévő kurkumin), gyömbér, fokhagyma, fahéj és rozmaring erős gyulladáscsökkentő tulajdonságokkal rendelkeznek. Ezeket érdemes rendszeresen használni a főzéshez.
- Zöld tea: Gazdag polifenolokban, különösen epigallokatechin-gallátban (EGCG), amely erős antioxidáns és gyulladáscsökkentő hatású.
A bélmikrobióma szerepe: Az emésztés és az immunitás kapcsolata
A bélrendszerünkben élő trillió baktérium (a bélmikrobióma) óriási hatással van az immunrendszerünkre és a gyulladásos állapotunkra. Az egészséges, diverz mikrobióma gyulladáscsökkentő vegyületeket termel, és segít fenntartani a bélfal integritását. Ezzel szemben a diszbiózis (a bélflóra egyensúlyhiánya) növelheti a bélfal áteresztőképességét („szivárgó bél”), lehetővé téve a baktériumok toxinjainak és emésztetlen ételrészecskéknek a véráramba jutását, ami szisztémás gyulladást vált ki. A prebiotikus rostok (pl. hagyma, fokhagyma, banán) és a probiotikus ételek (pl. joghurt, kefir, savanyú káposzta) fogyasztása kulcsfontosságú a bélmikrobióma egészségének támogatásában.
A táplálkozás tehát nem csupán energiaforrás, hanem egy erőteljes eszköz a gyulladás szabályozására. A tudatos étkezés, amely a feldolgozott élelmiszerek kerülésére és a teljes értékű, tápanyagdús élelmiszerek előnyben részesítésére fókuszál, jelentősen hozzájárulhat a krónikus gyulladás csökkentéséhez és az általános egészség javításához.
Az életmód szerepe a gyulladás szabályozásában: Több, mint étrend
Bár a táplálkozás rendkívül fontos, az életmódunk egyéb aspektusai is jelentős mértékben befolyásolják a szervezetünk gyulladásos állapotát. A rendszeres testmozgás, a stresszkezelés, a megfelelő alvás és a káros szenvedélyek kerülése mind kulcsfontosságúak a gyulladás elleni küzdelemben és az optimális egészség fenntartásában.
Testmozgás: A megfelelő intenzitás a kulcs
A rendszeres fizikai aktivitás az egyik leghatékonyabb természetes gyulladáscsökkentő. A mérsékelt intenzitású testmozgás csökkenti a pro-gyulladásos citokinek (pl. TNF-alfa, IL-6) szintjét, miközben növeli az anti-gyulladásos citokinek (pl. IL-10) termelődését. Emellett segít fenntartani az egészséges testsúlyt, javítja az inzulinérzékenységet és csökkenti az oxidatív stresszt, mindezek gyulladáscsökkentő hatásúak.
Fontos azonban a mértékletesség: a túlzott, extrém intenzitású edzés átmenetileg fokozhatja a gyulladást és az oxidatív stresszt, ezért a kiegyensúlyozott, rendszeres, de nem kimerítő mozgásforma a legoptimálisabb. Ideális esetben heti 150 perc mérsékelt intenzitású aerob mozgás (pl. gyors séta, úszás, kerékpározás) és heti két alkalommal erőnléti edzés javasolt.
Stresszkezelés: Kortizol és gyulladás
A krónikus stressz az egyik leggyakoribb, de gyakran alulértékelt tényezője a krónikus gyulladásnak. Stresszhelyzetben a szervezet stresszhormonokat (pl. kortizolt) szabadít fel. Bár a kortizol rövid távon gyulladáscsökkentő hatású, a tartósan magas szintje paradox módon ronthatja a sejtek érzékenységét a kortizolra (kortizolrezisztencia), ami végül fokozott gyulladásos válaszhoz vezethet. A krónikus stressz emellett befolyásolja a bélmikrobiómát és az immunrendszer működését is.
Hatékony stresszkezelési technikák, mint például a meditáció, jóga, mély légzésgyakorlatok, mindfulness, természetben töltött idő vagy hobbi tevékenységek, segíthetnek csökkenteni a stresszhormonok szintjét és enyhíteni a krónikus gyulladást.
Alvás: A regeneráció fontossága
A megfelelő mennyiségű és minőségű alvás elengedhetetlen a szervezet regenerációjához és az immunrendszer optimális működéséhez. A krónikus alváshiány (kevesebb mint 7-8 óra/éjszaka) bizonyítottan növeli a pro-gyulladásos citokinek (pl. IL-6, TNF-alfa) szintjét, és hozzájárul a szisztémás gyulladáshoz. Az alvás során zajlanak fontos helyreállító folyamatok, amelyek segítenek a gyulladásos válasz szabályozásában és a sejtek károsodásának kijavításában.
Dohányzás és alkoholfogyasztás: A gyulladás katalizátorai
A dohányzás az egyik legerősebb pro-gyulladásos tényező. A cigarettafüstben lévő több ezer kémiai anyag közvetlenül károsítja a sejteket, növeli az oxidatív stresszt, és krónikus gyulladást vált ki a tüdőben és az egész szervezetben. Ez jelentősen növeli a szív- és érrendszeri betegségek, a rák és a krónikus obstruktív tüdőbetegség (COPD) kockázatát.
A mértéktelen alkoholfogyasztás szintén gyulladást okozhat, különösen a májban (alkoholos hepatitis), a hasnyálmirigyben (pancreatitis) és a bélrendszerben, károsítva a bélfal integritását és hozzájárulva a szisztémás gyulladáshoz. A mérsékelt vörösborfogyasztásnak tulajdonított gyulladáscsökkentő hatás (rezveratrol) ellenére a túlzott alkoholfogyasztás mindenképpen kerülendő.
Környezeti toxinok kerülése: A rejtett veszélyek
A modern környezetünkben számos toxin és szennyező anyag (pl. nehézfémek, peszticidek, ftalátok, BPA) van jelen, amelyek krónikus expozíció esetén gyulladást válthatnak ki a szervezetben. Az ilyen anyagok kerülése, amennyire csak lehetséges (pl. biogazdálkodásból származó élelmiszerek fogyasztása, szellőztetés, víztisztító használata), hozzájárulhat a gyulladásos terhelés csökkentéséhez.
Az egészséges életmód tehát nem egyetlen tényezőn múlik, hanem egy komplex megközelítést igényel, amely magában foglalja a táplálkozást, a mozgást, a stresszkezelést és a káros anyagok kerülését. Ezen tényezők együttes optimalizálása a leghatékonyabb stratégia a krónikus gyulladás elleni védekezésben és az élethosszig tartó egészség megőrzésében.
A gyulladás kezelési elvei: Miként segíthet a modern orvostudomány?
Amikor a gyulladásos folyamat túlzottá válik, krónikussá alakul, vagy súlyos tüneteket okoz, az orvosi beavatkozás elengedhetetlenné válhat. A gyulladás kezelése számos megközelítést foglal magában, a gyógyszeres terápiáktól a természetes módszerekig, mindig a kiváltó ok és a gyulladás típusának figyelembevételével.
Gyógyszeres kezelés: A gyulladás célzott gátlása
A modern orvostudomány számos gyógyszert kínál a gyulladás csökkentésére és a tünetek enyhítésére:
- NSAID-ok (nem-szteroid gyulladáscsökkentők): Ezek a leggyakrabban használt gyulladáscsökkentő szerek, mint például az ibuprofen, naproxen, diklofenák. Úgy fejtik ki hatásukat, hogy gátolják a ciklooxigenáz (COX) enzimeket, amelyek a prosztaglandinok termeléséért felelősek. A prosztaglandinok kulcsszerepet játszanak a fájdalom, láz és gyulladás kialakulásában. Az NSAID-ok hatékonyak az akut fájdalom és gyulladás enyhítésében, de hosszú távú használatuk gyomor-bélrendszeri mellékhatásokkal és veseproblémákkal járhat.
- Szteroidok (kortikoszteroidok): Erőteljes gyulladáscsökkentő és immunszupresszív hatásúak. A prednizolon, metilprednizolon gyakran alkalmazott szteroidok. Számos gyulladásos és autoimmun betegségben (pl. reumatoid artritisz, asztma, gyulladásos bélbetegségek) nélkülözhetetlenek. Hatásmechanizmusuk komplex, számos gyulladásos mediátor termelését gátolják. Hosszú távú szedésük azonban súlyos mellékhatásokkal (pl. csontritkulás, cukorbetegség, immunrendszer gyengülése) járhat, ezért adagolásuk gondos orvosi felügyeletet igényel.
- Biologikumok: Ezek a viszonylag új gyógyszerek specifikusan célozzák az immunrendszer bizonyos molekuláit (pl. citokinek, receptorok), amelyek kulcsszerepet játszanak a gyulladásos folyamatokban. Például a TNF-alfa gátlók (pl. adalimumab, infliximab) forradalmasították az autoimmun betegségek (pl. reumatoid artritisz, Crohn-betegség, pikkelysömör) kezelését. Bár rendkívül hatékonyak, drágák és növelhetik a fertőzésveszélyt.
- Immunszupresszánsok: Ezek a szerek gátolják az immunrendszer általános aktivitását, csökkentve ezzel a gyulladásos választ. Gyakran használják autoimmun betegségekben és szervátültetések után, hogy megakadályozzák a kilökődést. Például a metotrexát, azatioprin.
Természetes gyulladáscsökkentők és kiegészítő terápiák: A természet ereje
A gyógyszeres kezelések mellett számos természetes módszer és kiegészítő terápia is segíthet a gyulladás csökkentésében, különösen a krónikus, alacsony szintű gyulladás esetén:
- Kurkuma (kurkumin): A kurkuma aktív hatóanyaga, a kurkumin erős gyulladáscsökkentő és antioxidáns tulajdonságokkal rendelkezik. Számos kutatás igazolta hatékonyságát ízületi gyulladás, metabolikus szindróma és egyéb gyulladásos állapotok esetén.
- Gyömbér: A gyömbérben található gingerolok és shogaolok szintén erős gyulladáscsökkentő vegyületek, amelyek segíthetnek a fájdalom és a gyulladás enyhítésében.
- Omega-3 zsírsavak: Ahogy már említettük, az EPA és DHA zsírsavak (halolajból) gyulladáscsökkentő hatásúak, és segítenek a gyulladásos mediátorok termelésének szabályozásában.
- Antioxidáns vitaminok és ásványi anyagok: A C-vitamin, E-vitamin, szelén és cink fontos antioxidánsok, amelyek segítenek semlegesíteni a szabadgyököket és csökkenteni az oxidatív stresszt, ami hozzájárul a gyulladáshoz.
- Probiotikumok: Az egészséges bélmikrobióma fenntartása probiotikumok és prebiotikumok segítségével közvetve csökkentheti a szisztémás gyulladást.
A kiváltó ok megszüntetése: A gyógyulás alapja
A gyulladás kezelésének legfontosabb elve mindig a kiváltó ok azonosítása és megszüntetése, amennyiben lehetséges. Ha egy bakteriális fertőzés okozza a gyulladást, antibiotikumokra van szükség. Ha egy autoimmun betegség, akkor az immunrendszer működését moduláló terápiákra. Ha az életmódbeli tényezők a fő okok, akkor az étrend és a mozgás megváltoztatása elengedhetetlen. A gyógyszerek csak a tüneteket enyhítik, de az alapvető probléma megoldása nélkül a gyulladás visszatérhet vagy krónikussá válhat.
A gyulladás kezelése tehát egy komplex, multidiszciplináris megközelítést igényel, amely magában foglalja az orvosi diagnosztikát, a gyógyszeres terápiát, az életmódbeli változtatásokat és szükség esetén a kiegészítő módszereket. A cél mindig a gyulladásos válasz egyensúlyának helyreállítása, a szövetkárosodás megelőzése és a beteg életminőségének javítása.
A gyulladás jövője: Új kutatási irányok és terápiás lehetőségek

A gyulladás a modern orvostudomány egyik legintenzívebben kutatott területe, hiszen alapvető szerepet játszik szinte minden betegségben. A folyamat mélyebb megértése és a technológiai fejlődés új, ígéretes terápiás lehetőségeket nyit meg, amelyek forradalmasíthatják a gyulladásos betegségek kezelését.
Precíziós orvoslás és személyre szabott terápiák
A jövő a precíziós orvoslás felé mutat, ahol a kezeléseket az egyes betegek egyedi genetikai profiljához, életmódjához és a betegség specifikus molekuláris jellemzőihez igazítják. Ez magában foglalja a gyulladásos markerek pontosabb azonosítását, a genetikai hajlam feltérképezését, és olyan célzott terápiák kifejlesztését, amelyek minimalizálják a mellékhatásokat és maximalizálják a hatékonyságot. Ez a megközelítés különösen ígéretes a krónikus autoimmun és gyulladásos betegségek, mint például a reumatoid artritisz vagy a gyulladásos bélbetegségek kezelésében, ahol a hagyományos terápiák nem mindig hatékonyak mindenkinél.
Genetikai alapú terápiák és génszerkesztés
A génterápia és a CRISPR-Cas9 génszerkesztő technológia hatalmas potenciállal rendelkezik a gyulladásos betegségek kezelésében. Elméletileg lehetővé válhat olyan gének módosítása, amelyek a gyulladásos mediátorok termeléséért felelősek, vagy az immunsejtek működését szabályozzák. Bár ez még a kutatás korai szakaszában van, és etikai kérdéseket is felvet, hosszú távon radikális áttörést hozhat a gyulladásos betegségek gyógyításában.
A gyulladás feloldásának mechanizmusai: Pro-resolving mediátorok
A kutatók egyre nagyobb figyelmet fordítanak nemcsak a gyulladás beindítására, hanem a feloldódási (resolution) fázisra is. Felfedezték, hogy a szervezet maga is termel speciális molekulákat, az úgynevezett pro-resolving mediátorokat (pl. lipoxinok, rezolvinok, protektinek, maresinek), amelyek aktívan leállítják a gyulladásos folyamatot és elősegítik a szöveti regenerációt. Ezen molekulák mechanizmusainak megértése és szintetikus analógjaik kifejlesztése új gyulladáscsökkentő stratégiákhoz vezethet, amelyek nem csupán gátolják a gyulladást, hanem aktívan elősegítik annak feloldódását.
A mikrobióma további szerepének feltárása: A bél-agy-immun tengely
A bélmikrobióma és a gyulladás közötti kapcsolat egyre mélyebb megértést nyer. A kutatások a bél-agy-immun tengelyen keresztül vizsgálják, hogyan befolyásolja a bélflóra az agy gyulladását (neuroinflammatio), az autoimmun betegségeket és a metabolikus állapotokat. A jövőben a célzott probiotikus és prebiotikus terápiák, valamint a széklettranszplantáció (FMT) még specifikusabbá válhatnak a gyulladásos betegségek kezelésében.
Az öregedés és a gyulladás kapcsolata: Az „inflammaging”
Az öregedés (aging) és a krónikus gyulladás között szoros összefüggés van, ezt a jelenséget „inflammaging”-nek nevezik. Az idősödő szervezetben alacsony szintű, de tartós gyulladás mutatható ki, amely hozzájárul az életkorral járó betegségek (pl. szív- és érrendszeri betegségek, neurodegeneratív betegségek, rák, cukorbetegség) kialakulásához és progressziójához. Az inflammaging mechanizmusainak feltárása új stratégiákat kínálhat az egészséges öregedés támogatására és az időskori betegségek megelőzésére.
A gyulladás kutatása tehát egy dinamikusan fejlődő terület, amely folyamatosan új felfedezésekkel gazdagodik. Ezek az új ismeretek reményt adnak arra, hogy a jövőben még hatékonyabban, célzottabban és kevesebb mellékhatással tudjuk majd kezelni azokat a betegségeket, amelyeknek a gyulladás az alapja, javítva ezzel milliók életminőségét szerte a világon.