Gondoltad volna, hogy a napfény azon része, amely nem okoz azonnali égést, mégis a legmélyebb és legkárosabb változásokat indíthatja el bőrünkben és szemünkben, anélkül, hogy észrevennénk? Az UV-A sugárzás, a láthatatlan spektrum egyik legelterjedtebb komponense, csendes, de rendkívül hatékony rombolást végez a sejtek szintjén, éveken át tartó expozícióval kumulálódva, míg végül látható és súlyos egészségügyi problémákban nyilvánul meg. De vajon pontosan hogyan fejti ki hatását ez a mindenütt jelenlévő energia, és miért olyan fontos, hogy ne csak a napégéstől, hanem a láthatatlan veszélyeitől is megóvjuk magunkat?
Az ultraibolya sugárzás spektruma és az UV-A helye
Az ultraibolya (UV) sugárzás a elektromágneses spektrum része, amely a látható fénynél rövidebb hullámhosszú, de a röntgensugárzásnál hosszabb tartományba esik. Három fő típusát különböztetjük meg: UV-A, UV-B és UV-C. Ezek a kategóriák a hullámhosszuk alapján kerültek meghatározásra, és mindegyiknek eltérő az energiája, áthatolóképessége és biológiai hatása.
Az UV-C sugárzás (100-280 nm) a legrövidebb hullámhosszú és legmagasabb energiájú. Szerencsére a Föld légkörének ózonrétege szinte teljes mértékben elnyeli, így a felszínre nem jut el jelentős mennyiség belőle. Azonban mesterséges források, például csírátlanító lámpák révén találkozhatunk vele, ahol rendkívül káros hatást fejthet ki.
Az UV-B sugárzás (280-315 nm) részlegesen éri el a Föld felszínét. Ez a típus felelős a napégésért, a bőr vörösödéséért és a legtöbb esetben a bőrrák kialakulásáért. Energiája magasabb, mint az UV-A-é, és főként a bőr felső rétegeiben, az epidermiszben fejti ki hatását, közvetlenül károsítva a DNS-t.
Az UV-A sugárzás (315-400 nm) a leghosszabb hullámhosszú UV-típus, amely a Föld felszínét eléri. Az összes UV-sugárzás mintegy 95%-át teszi ki, amely eljut hozzánk. Fontos megjegyezni, hogy az UV-A sugárzás intenzitása sokkal kevésbé ingadozik a napszakok vagy évszakok függvényében, mint az UV-B-é. Egész évben, még felhős időben és üvegen keresztül is jelentős mennyiségben jelen van, ami különösen veszélyessé teszi, mivel sokan alulbecsülik a kockázatát.
Az UV-A sugárzás jellemzői és mélységi hatása
Az UV-A sugárzás egyik legfontosabb jellemzője a mélyreható képessége. Míg az UV-B sugárzás főként a bőr legfelső rétegében, az epidermiszben okoz károsodást, addig az UV-A könnyedén áthatol az epidermisz rétegein, egészen a bőr középső rétegéig, a dermiszig. Ez a mélyreható képesség teszi különösen veszélyessé, mivel olyan sejteket és struktúrákat ér el, amelyek kritikusak a bőr rugalmasságának, feszességének és általános egészségének fenntartásához.
A dermiszben találhatóak a kollagén- és elasztinrostok, amelyek a bőr szerkezetét és rugalmasságát biztosítják, valamint a vérerek és idegvégződések. Az UV-A sugárzás károsítja ezeket a létfontosságú alkotóelemeket, ami a bőr idő előtti öregedéséhez vezet. Ezenkívül a szem esetében az UV-A képes behatolni a szaruhártyán és a szemlencsén keresztül, egészen a retináig, ami súlyos hosszú távú szemkárosodást okozhat.
Érdekesség, hogy az UV-A sugárzás nem okoz azonnali napégést, mint az UV-B, ami hozzájárul ahhoz a tévhithez, hogy kevésbé ártalmas. Azonban a láthatatlan károsodás folyamatosan zajlik. Az azonnali pigmentáció (IPD) és a tartós pigmentáció (PPD) jelenségei is elsősorban az UV-A sugárzáshoz köthetők, melyek a bőr védekező mechanizmusának részei, de egyben a károsodás jelei is.
„Az UV-A sugárzás a napfény láthatatlan, ám legkitartóbb rombolója, amely csendben, de könyörtelenül bontja le a bőr fiatalságának alapjait, és veszélyezteti látásunk épségét.”
Az UV-A sugárzás hatása a bőrre: alapvető mechanizmusok
Az UV-A sugárzás számos módon károsítja a bőrsejteket és a bőrszövetet. Bár közvetlen DNS-károsító hatása gyengébb, mint az UV-B-é, mégis jelentős szerepet játszik a bőrrák kialakulásában és az öregedési folyamatokban, elsősorban indirekt mechanizmusokon keresztül.
Az egyik legfontosabb mechanizmus a reaktív oxigénfajták (ROS), más néven szabadgyökök képződése. Az UV-A sugárzás abszorpciója a bőrben lévő molekulákban (pl. melanin, riboflavin) energiát szabadít fel, ami instabil, nagyon reakcióképes oxigénmolekulákat hoz létre. Ezek a szabadgyökök oxidatív stresszt okoznak, károsítva a sejtek kulcsfontosságú alkotóelemeit, mint például a DNS-t, a fehérjéket (kollagén, elasztin) és a lipideket (sejtmembránok).
A DNS-károsodás tekintetében az UV-A sugárzás elsősorban a oxidatív DNS-károsodásért felelős. Ez magában foglalja a guanin bázisok oxidációját, ami mutációkhoz vezethet. Bár az UV-B közvetlenebb és specifikusabb DNS-károsodást (pirimidin dimerek képződése) okoz, az UV-A által indukált oxidatív károsodás is hozzájárul a sejtek genetikai instabilitásához és a rákos elfajuláshoz.
Ezen túlmenően, az UV-A sugárzás aktiválja a mátrix metalloproteinázok (MMP-k) nevű enzimeket. Ezek az enzimek felelősek a kollagén és elasztin lebontásáért a bőr dermiszében. A fokozott MMP aktivitás a kollagén és elasztin rostok gyorsabb pusztulásához vezet, ami a bőr rugalmasságának elvesztését, ráncok kialakulását és a bőr megereszkedését eredményezi. Ez a folyamat a fotoöregedés alapja.
Az UV-A sugárzás továbbá befolyásolja a melanin termelését. Azonnali pigment sötétedést (IPD) okoz azáltal, hogy oxidálja a már meglévő melanin prekurzorokat. Hosszabb távon pedig serkenti a melanocitákat, a pigmenttermelő sejteket, hogy több melanint termeljenek, ami a tartós barnuláshoz és a pigmentfoltok kialakulásához vezet.
| Hatásmechanizmus | Leírás | Kimenetel a bőrre nézve |
|---|---|---|
| Szabadgyök képződés (ROS) | Az UV-A sugárzás energiája reaktív oxigénfajtákat hoz létre a sejtekben. | Oxidatív stressz, DNS, fehérje és lipid károsodás. |
| DNS-károsodás | Indirekt módon, oxidatív stressz révén okoz mutációkat a sejtek genetikai anyagában. | Sejtek működési zavarai, bőrrák kockázatának növekedése. |
| MMP-aktiváció | A mátrix metalloproteináz enzimek fokozott működése, melyek lebontják a kollagént és elasztint. | Kollagén- és elasztinvesztés, ráncok, bőrmegereszkedés (fotoöregedés). |
| Melanin termelés | Azonnali pigment sötétedés és a melanociták stimulálása több pigment termelésére. | Barnulás, pigmentfoltok, egyenetlen bőrtónus. |
| Immunrendszeri elnyomás | A helyi immunitás gyengítése a bőrben, csökkent védekezőképesség. | Fokozott fertőzési hajlam, a bőrrák kialakulásának elősegítése. |
A fotoöregedés: az UV-A sugárzás látható jelei a bőrön
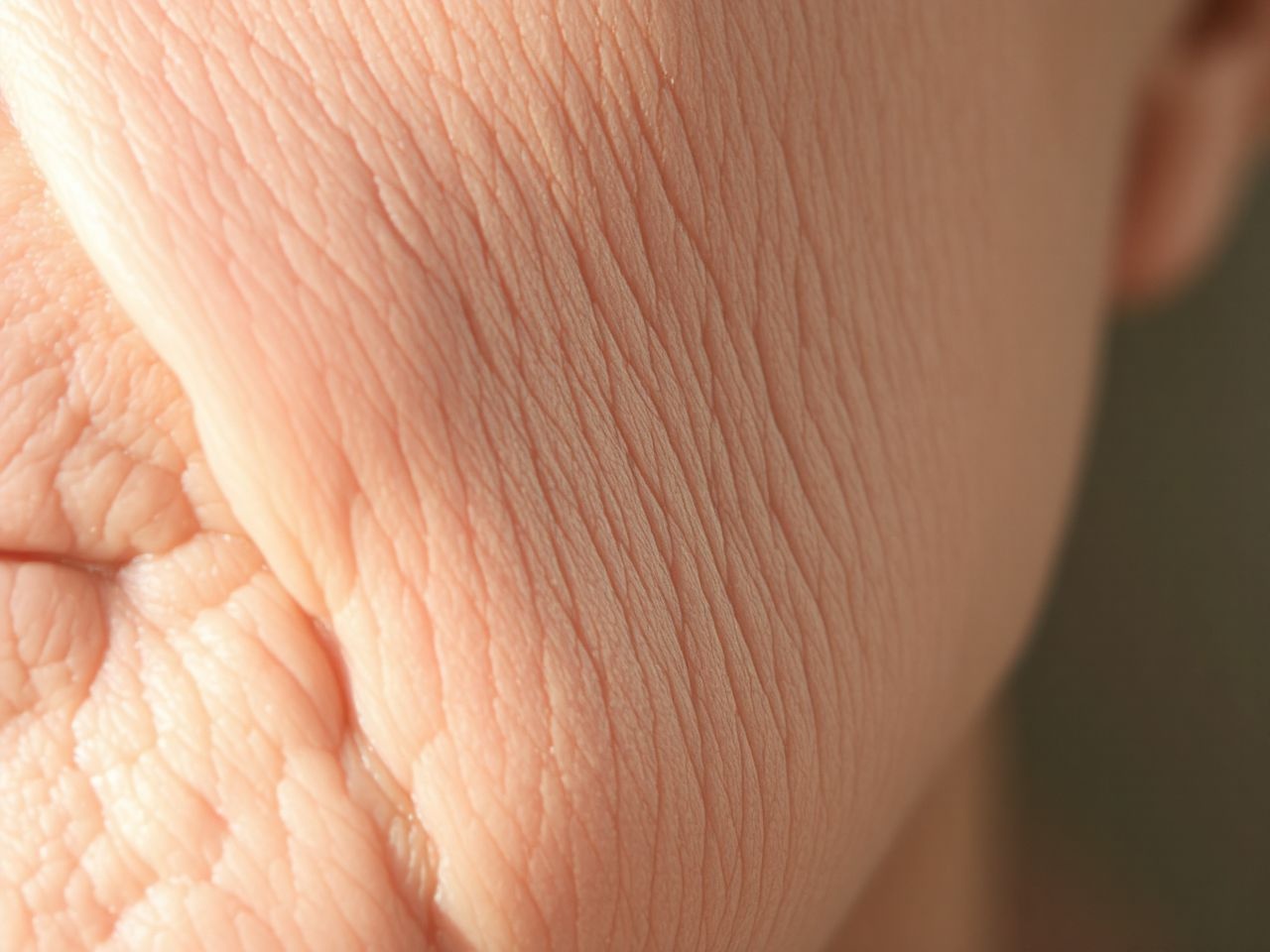
A fotoöregedés, vagy más néven fényöregedés, a bőr idő előtti öregedésének egyik legkiemelkedőbb oka, és az UV-A sugárzás játssza benne a legfőbb szerepet. Ez a folyamat jelentősen eltér a kronológiai öregedéstől, bár mindkettő hozzájárul a bőr általános állapotának romlásához. A fotoöregedés jelei a bőrön sokkal markánsabbak és korábban megjelennek azokon a területeken, amelyek rendszeresen ki vannak téve a napfénynek, mint az arc, nyak, dekoltázs és kézfej.
Az UV-A sugárzás által kiváltott kollagén- és elasztinrostok lebomlása vezet a bőr rugalmasságának és feszességének elvesztéséhez. A kollagén adja a bőr szerkezeti integritását, míg az elasztin a rugalmasságát biztosítja. Amikor ezek a rostok károsodnak és rendezetlenné válnak, a bőr megereszkedik, elveszíti feszességét, és mély ráncok, barázdák jelennek meg rajta.
A fotoöregedés további jellemző jelei a finom vonalak és ráncok, amelyek különösen a szem és a száj körül válnak szembetűnővé. A bőr textúrája durvábbá, egyenetlenebbé válhat, pórusai kitágulhatnak. Gyakori jelenség a pigmentfoltok, mint például a lentigók (májfoltok vagy öregségi foltok) és a melasma megjelenése, amelyek a melanin termelés szabályozásának zavarára utalnak.
Ezenkívül az UV-A sugárzás hozzájárulhat a telangiectasiák, azaz a pókhálóra emlékeztető vöröses hajszálerek megjelenéséhez is a bőr felszínén. Ezek a kitágult erek a bőr krónikus gyulladásos reakciójának és a kötőszövet károsodásának jelei. A bőr fakóvá, sárgássá válhat, és elveszítheti fiatalos ragyogását.
Fontos kiemelni, hogy a fotoöregedés nem csak esztétikai probléma. A bőr szerkezetének és működésének károsodása csökkenti a bőr védekező képességét, és növeli a bőrrák kialakulásának kockázatát. Ezért a fotoöregedés elleni védekezés nem csupán a szépségről szól, hanem az egészség megőrzéséről is.
Pigmentáció és barnulás: az UV-A árnyoldala
A barnulás sokak számára a „egészséges” megjelenés szinonimája, ám valójában a bőr védekező mechanizmusa a káros UV-sugárzás ellen. Az UV-A sugárzásnak jelentős szerepe van mind az azonnali pigment sötétedésben (IPD), mind a tartós pigment sötétedésben (PPD), melyet gyakran barnulásnak nevezünk. Azonban fontos megérteni, hogy minden barnulás a bőr károsodásának jele.
Az azonnali pigment sötétedés az UV-A expozíciót követő perceken belül bekövetkezik, és 30 perctől néhány óráig tarthat. Ez a jelenség a már meglévő melanin oxidációjával magyarázható, ami sötétebbé teszi a bőrt. Bár gyors és látványos, nem nyújt tartós védelmet a további UV-károsodás ellen.
A tartós pigment sötétedés, azaz a valódi barnulás, lassabban alakul ki, és napokig, hetekig megmarad. Ennek oka, hogy az UV-A sugárzás serkenti a melanocitákat – a bőrben lévő pigmenttermelő sejteket – új melanin termelésére és szállítására a bőr felső rétegeibe. A melanin egy természetes pigment, amely elnyeli az UV-sugárzást, és megvédi a sejtek DNS-ét a károsodástól. Azonban ez a védelem korlátozott, és a melanin termelése valójában a bőr válasza a már bekövetkezett károsodásra.
A túlzott UV-A expozíció nem csupán egységes barnulást, hanem egyenetlen pigmentációt is okozhat. Ez megnyilvánulhat pigmentfoltok, szeplők, lentigók (öregségi foltok) formájában, amelyek különösen az arcon, kézfejen és dekoltázson válnak láthatóvá. A melasma, egy hormonális és UV-sugárzás által kiváltott, nagyobb, szabálytalan alakú pigmentfoltokkal járó bőrbetegség kialakulásában is jelentős szerepet játszik az UV-A.
A szoláriumok is elsősorban UV-A sugárzást bocsátanak ki, sokszor a természetes napfénynél jóval nagyobb intenzitással. A szoláriumozás során elért barnulás tehát szintén a bőr károsodásának eredménye, és jelentősen növeli a bőrrák, különösen a melanoma kockázatát. Az „alapbarnulás” kialakítása szoláriumban sem nyújt érdemi védelmet a későbbi napégés ellen, és nem csökkenti a bőrrák kockázatát.
Az UV-A és a bőrrák: a csendes hozzájáruló
Bár az UV-B sugárzásról ismert, hogy közvetlenül károsítja a DNS-t és felelős a legtöbb napégésért, az UV-A sugárzás szerepe a bőrrák kialakulásában egyre inkább elismertté válik. Hosszú ideig úgy gondolták, hogy az UV-A kevésbé karcinogén, de a kutatások bebizonyították, hogy jelentős mértékben hozzájárul a különböző bőrráktípusok, köztük a melanoma, a bazális sejtes karcinóma és a laphámsejtes karcinóma kialakulásához.
Az UV-A sugárzás által kiváltott oxidatív stressz és szabadgyök képződés alapvető mechanizmusai a DNS-károsodásnak. Ezek a károsodások mutációkhoz vezethetnek a sejtek genetikai anyagában, különösen azokban a génekben, amelyek a sejtnövekedést és sejtosztódást szabályozzák (onkogének és tumor szupresszor gének). Ha ezek a mutációk felhalmozódnak, a sejtek kontrollálatlanul osztódhatnak, ami daganat kialakulásához vezet.
A melanoma, a bőrrák legagresszívebb és legveszélyesebb formája, szoros összefüggésben áll az UV-A expozícióval. Bár az intermittáló, intenzív UV-B expozíció (pl. napégés) a melanoma egyik fő kockázati tényezője, a krónikus UV-A expozíció is hozzájárul a melanociták – a melanin termelő sejtek – rosszindulatú elfajulásához. A szoláriumok, melyek főként UV-A-t bocsátanak ki, jelentősen növelik a melanoma kockázatát, különösen fiatal korban történő használat esetén.
A bazális sejtes karcinóma (BCC) és a laphámsejtes karcinóma (SCC), a bőrrák leggyakoribb formái szintén összefüggésbe hozhatók az UV-A sugárzással. Bár ezek a rákok kevésbé agresszívek, mint a melanoma, és általában helyileg terjednek, mégis komoly egészségügyi problémát jelentenek, és időben történő kezelést igényelnek. Az UV-A sugárzás kumulatív hatása, a krónikus expozíció az évek során, jelentős mértékben növeli ezen ráktípusok kialakulásának valószínűségét, különösen a napfénynek kitett területeken.
Az UV-A ezenkívül elnyomja a bőr immunrendszerét, csökkentve annak képességét, hogy felismerje és elpusztítsa a rákos sejteket. Ez az immunszupresszió lehetővé teszi a károsodott sejtek számára, hogy elkerüljék az immunfelügyeletet és daganatokká fejlődjenek. Ez a szinergikus hatás az UV-B-vel együtt még inkább aláhúzza az UV-A elleni védekezés fontosságát.
Fényérzékenységi reakciók és az UV-A szerepe
A fényérzékenység olyan állapot, amikor a bőr szokatlanul reagál a napfényre, és gyakran az UV-A sugárzás játssza a főszerepet ezekben a reakciókban. Ezek a reakciók lehetnek fototoxikusak vagy fotoallergiásak, és számos tényező kiválthatja őket, beleértve bizonyos gyógyszereket, kozmetikumokat és belső betegségeket.
A fototoxikus reakciók akkor jelentkeznek, amikor egy fényérzékenyítő anyag (pl. gyógyszer, vegyi anyag) elnyeli az UV-A sugárzást, és energiáját átadja a környező szöveteknek. Ez a folyamat szabadgyökök képződését indítja el, ami sejtkárosodáshoz és gyulladáshoz vezet. A reakciók gyakran napégésszerűek: vörösség, duzzanat, fájdalom, súlyosabb esetben hólyagok. Az érintett bőrfelület általában pontosan az, ami ki volt téve a napfénynek. Gyakori fototoxikus gyógyszerek közé tartoznak bizonyos antibiotikumok (tetraciklinek), vízhajtók (tiazidok), nem-szteroid gyulladáscsökkentők (NSAID-ok) és a retinoidok.
A fotoallergiás reakciók ritkábbak és egy immunológiai válasz eredményei. Ebben az esetben egy fényérzékenyítő anyag (gyakran illatanyagok, fényvédő krémek egyes összetevői, vagy gyógyszerek) az UV-A sugárzás hatására megváltozik, és a szervezet idegenként azonosítja. Az immunrendszer ekkor allergiás reakciót indít, ami ekcémaszerű kiütésekhez, viszketéshez, vörösséghez és hólyagokhoz vezet. Ezek a reakciók gyakran a napfénynek kitett területeken jelentkeznek, de elterjedhetnek a nem exponált bőrre is.
Vannak olyan bőrbetegségek is, amelyek súlyosbodnak vagy kiváltódnak az UV-A sugárzás hatására. Ilyen például a polymorph fénykiütés (PMLE), amely a leggyakoribb fényérzékenységi reakció. Jellemzően tavasszal vagy nyár elején jelentkezik az első erős napsugárzást követően, viszkető, vörös papulák, hólyagok vagy plakkok formájában a napfénynek kitett bőrfelületeken. Bár a pontos oka ismeretlen, az UV-A sugárzásnak kulcsfontosságú szerepe van a kiváltásában.
A solar urticaria egy ritka, de súlyos fényérzékenységi állapot, ahol a napfénynek való kitettség után percekkel csalánkiütés jelentkezik. Az UV-A sugárzás gyakran a fő kiváltó tényezője. Ezenkívül egyes autoimmun betegségek, mint a lupus erythematosus, szintén súlyosbodhatnak az UV-A expozíció hatására, bőrkiütéseket és egyéb tüneteket okozva.
Immunrendszeri elnyomás: az UV-A láthatatlan hatása

Az UV-A sugárzás nem csupán a bőrsejtek közvetlen károsításával fejti ki negatív hatásait, hanem az immunrendszer működését is befolyásolja, különösen a bőrben található helyi immunitást. Ez az úgynevezett immunszuppresszív hatás az UV-A sugárzás egyik legkevésbé ismert, de annál jelentősebb veszélye, amely hozzájárulhat a fertőzésekre való hajlam növekedéséhez és a bőrrák kialakulásának kockázatához.
A bőrünk egy összetett immunológiai szerv, amely magában foglalja a Langerhans-sejteket, a makrofágokat és a T-limfocitákat. Ezek a sejtek kulcsfontosságúak a kórokozók felismerésében és az immunválasz elindításában. Az UV-A sugárzás azonban károsítja a Langerhans-sejteket, csökkentve azok számát és működését. A Langerhans-sejtek antigen-bemutató sejtek, amelyek felveszik és feldolgozzák az antigéneket (pl. vírusok, baktériumok, rákos sejtek), majd bemutatják azokat a T-sejteknek, ezzel aktiválva a specifikus immunválaszt.
Amikor a Langerhans-sejtek funkciója károsodik, a bőr immunrendszerének képessége a kórokozók és a rendellenes sejtek felismerésére és leküzdésére csökken. Ez az immunszuppresszió többféle módon is megnyilvánulhat:
- Fokozott fertőzési hajlam: Az UV-A expozíció után a bőr kevésbé képes védekezni a vírusos (pl. herpes simplex vírus, HPV), bakteriális és gombás fertőzések ellen. Ez magyarázhatja, miért aktiválódik gyakran a herpeszvírus napozás után.
- Bőrrák kialakulásának elősegítése: Az immunrendszer feladata a rendellenes, potenciálisan rákos sejtek felismerése és elpusztítása. Az UV-A által kiváltott immunszuppresszió lehetővé teszi a mutált sejtek számára, hogy elkerüljék az immunfelügyeletet, és daganatokká fejlődjenek. Ez a mechanizmus különösen fontos a laphámsejtes karcinóma kialakulásában.
- Vakcinák hatékonyságának csökkenése: Egyes kutatások arra utalnak, hogy az UV-A sugárzás gyengítheti bizonyos vakcinákra adott immunválaszt, különösen, ha az oltás helyét napfény éri.
Az immunszuppresszív hatás nem azonnali, hanem kumulatív. A krónikus és ismételt UV-A expozíció hosszú távon gyengíti a bőr védekezőképességét, ami jelentős egészségügyi következményekkel járhat. Ezért az UV-A elleni védekezés nem csak a ráncok és a bőrrák megelőzéséről szól, hanem az általános immunegészség megőrzéséről is.
Az UV-A sugárzás hatása a szemre: a látás védelme
Amikor a napvédelemről beszélünk, hajlamosak vagyunk kizárólag a bőrre koncentrálni, megfeledkezve arról, hogy a szemünk is rendkívül érzékeny az UV-sugárzásra, különösen az UV-A-ra. Az UV-A sugárzás könnyedén áthatol a szaruhártyán és a szemlencsén, egészen a retináig, ahol komoly és visszafordíthatatlan károsodásokat okozhat hosszú távon. A szem UV-védelme éppolyan kulcsfontosságú, mint a bőré.
A szem különböző részei eltérő módon reagálnak az UV-A sugárzásra:
- Szaruhártya: Bár az UV-B okozza a legtöbb akut károsodást (fotokeratitis, „hóvakság”), az UV-A hozzájárulhat a krónikus oxidatív stresszhez és a szaruhártya öregedéséhez.
- Szemlencse: Ez a szem azon része, amely a leginkább kitett az UV-A sugárzásnak, és ahol a legjelentősebb károsodások jelentkeznek. A szemlencse elnyeli az UV-A sugarakat, hogy megvédje a retinát, de ez a folyamat károsítja magát a lencsét, hozzájárulva a szürkehályog (katarakta) kialakulásához.
- Retina: Az UV-A sugárzás egy része eléri a retinát, különösen fiatal korban vagy műlencsés (pseudophak) betegeknél. A retina sejtjei rendkívül érzékenyek az oxidatív stresszre, és az UV-A által kiváltott szabadgyök képződés hozzájárulhat a makuladegeneráció (AMD) kialakulásához.
A szem UV-A okozta károsodása gyakran tünetmentes a kezdeti szakaszban, és csak évekkel később, a kumulatív expozíció hatására válnak láthatóvá a problémák. Ezért a megelőzés kulcsfontosságú, különösen gyermekkorban, amikor a szemlencse még kevésbé hatékonyan szűri az UV-sugarakat.
Katarakta (szürkehályog) és az UV-A összefüggése
A katarakta, vagy közismertebb nevén szürkehályog, az egyik leggyakoribb szembetegség, amely a látás romlásához vezet az idősebb korban. Jellemzője a szemlencse elhomályosodása, ami homályos látást, fényérzékenységet és színtorzulást okoz. Bár a katarakta kialakulásában számos tényező játszik szerepet (genetika, cukorbetegség, dohányzás), az UV-A sugárzás az egyik legjelentősebb és leginkább befolyásolható kockázati tényező.
A szemlencse feladata, hogy összegyűjtse és fókuszálja a fényt a retinára. Ennek érdekében átlátszónak kell lennie. Azonban az UV-A sugárzás behatolva a szembe, elnyelődik a lencse fehérjéiben, ami oxidatív károsodást és a fehérjék denaturációját okozza. Ez a folyamat a lencse fokozatos opálosodásához vezet, ami megakadályozza a fény tiszta áthaladását, és homályos látást eredményez.
Különösen a kortikális és a posterior subkapszuláris katarakta típusok esetében mutattak ki erős összefüggést az UV-A expozícióval. A kortikális katarakta a lencse külső rétegét érinti, míg a posterior subkapszuláris katarakta a lencse hátsó részén, a tok alatt alakul ki, és viszonylag gyorsan romló látásvesztéssel járhat.
A kumulatív UV-A expozíció az évek során felhalmozódik, és a lencse károsodása fokozatosan súlyosbodik. Ezért a katarakta kockázata jelentősen megnő azoknál az embereknél, akik hosszú ideig és intenzíven vannak kitéve a napfénynek, különösen megfelelő szemvédelem nélkül. A megelőzés, mint például az UV-szűrős napszemüveg viselése, kulcsfontosságú a katarakta kialakulásának késleltetésében vagy megelőzésében.
„Ne feledjük, a szemlencse a napfény elleni pajzsunk, de minden elnyelt UV-A sugár egy apró repedést okoz rajta. Védjük meg, mielőtt a látásunk homályba merülne!”
Makuladegeneráció: az UV-A és a retina egészsége
Az életkorral járó makuladegeneráció (AMD) a látásvesztés vezető oka az 50 év felettiek körében a fejlett országokban. Ez a betegség a retina központi részét, a makulát érinti, amely felelős az éles, részletgazdag látásért, az olvasásért, az arcfelismerésért és a színek észleléséért. Bár az AMD kialakulásában számos tényező (genetika, életmód, dohányzás) játszik szerepet, az UV-A sugárzás és az általa kiváltott oxidatív stressz jelentős kockázati tényezőnek számít.
Amint korábban említettük, az UV-A sugárzás egy része áthatol a szemlencsén és eléri a retinát. A retina sejtjei, különösen a fényreceptorok a makulában, rendkívül érzékenyek az oxidatív károsodásra. Az UV-A sugarak elnyelődése szabadgyökök képződését idézi elő, amelyek károsítják a retinális pigmenthám (RPE) sejteket és a fényreceptorokat. Az RPE sejtek feladata a fényreceptorok táplálása és a sejttörmelék eltávolítása. Ha ezek a sejtek károsodnak, felhalmozódnak a sejttörmelékek (drusen), ami az AMD korai jele.
Az oxidatív stressz hosszú távon gyulladáshoz és a retina vérellátásának zavaraihoz vezethet, hozzájárulva az AMD két fő formájának, a száraz és nedves típusnak a kialakulásához. A száraz AMD a retina fokozatos elvékonyodásával és a látás lassú romlásával jár. A nedves AMD súlyosabb, és az új, kóros erek növekedésével jár a retina alatt, amelyek vérzést és folyadékszivárgást okoznak, gyors és súlyos látásvesztést eredményezve.
Különösen veszélyeztetettek azok, akiknek már eltávolították a szemlencséjüket (aphakia) vagy műlencsét (pseudophakia) ültettek be nekik, mivel a mesterséges lencsék nem mindig szűrik olyan hatékonyan az UV-A sugarakat, mint a természetes lencse. Ezért számukra még fontosabb a megfelelő UV-szűrős napszemüveg viselése.
A kutatások egyre inkább alátámasztják, hogy az egész életen át tartó UV-A expozíció kumulatív hatása jelentősen növeli az AMD kockázatát. A megelőzés, mint a széles spektrumú UV-védelem, kulcsfontosságú a retina egészségének megőrzésében és a látásvesztés megelőzésében.
Egyéb szembetegségek: Pterygium és Pinguecula
Az UV-A sugárzás nem csak a szem belsejére, hanem a szemfelszínre is káros hatással van, hozzájárulva két gyakori, de kevésbé ismert szembetegség, a pterygium és a pinguecula kialakulásához. Ezek a betegségek a kötőhártyát, a szem fehér részét borító vékony, átlátszó hártyát érintik, és a krónikus UV-expozícióval hozhatók összefüggésbe.
A pinguecula egy sárgás, enyhén kiemelkedő elváltozás a kötőhártyán, amely általában az orr felőli oldalon, a szaruhártya szélénél jelenik meg. Kialakulásáért elsősorban a krónikus napfénynek, szélnek és pornak való kitettség tehető felelőssé. A pinguecula lényegében a kötőhártya elasztikus és kollagén rostjainak degenerációja. Általában tünetmentes, de irritációt, szárazságot és kozmetikai problémát okozhat. Ritkán növekszik, és nem terjed át a szaruhártyára.
A pterygium (ejtsd: pterígium), vagy más néven kúszóhályog, egy háromszög alakú, húsos növedék a kötőhártyán, amely a szaruhártyára is ráterjedhet. Ez a növekedés általában az orr felőli oldalról indul, és lassan halad a szaruhártya közepe felé. A pterygium kialakulásában is az UV-sugárzás, különösen az UV-A, a fő kockázati tényező, különösen a trópusi és szubtrópusi területeken élőknél, illetve azoknál, akik sokat tartózkodnak szabadban.
A pterygium tünetei a következők lehetnek:
- Vörösség és irritáció
- Száraz szem érzés
- Idegentest érzés a szemben
- Homályos látás, ha a növedék ráterjed a szaruhártya közepére és befolyásolja a fénytörést
- Kozmetikai probléma
Súlyosabb esetekben a pterygium műtéti eltávolítást igényelhet, bár a kiújulás kockázata magas. Mind a pinguecula, mind a pterygium megelőzésében kulcsfontosságú a megfelelő UV-védelem, mint például a széles karimájú kalapok és a 100%-os UV-szűrős napszemüvegek viselése.
Tényezők, melyek befolyásolják az UV-A expozíciót
Az UV-A sugárzásnak való kitettségünk nem állandó, és számos tényező befolyásolja az intenzitását és a bőrünkre, szemünkre gyakorolt hatását. Ezeknek a tényezőknek az ismerete elengedhetetlen a hatékony védekezési stratégiák kidolgozásához.
1. Földrajzi elhelyezkedés és magasság:
* Egyenlítőhöz való közelség: Az Egyenlítőhöz közelebb eső területeken az UV-sugárzás, beleértve az UV-A-t is, intenzívebb, mivel a napsugarak merőlegesebben érkeznek a Föld felszínére.
* Magasság: Magasabb tengerszint feletti magasságban a légkör vékonyabb, így kevesebb UV-sugárzás nyelődik el. Minden 1000 méteres emelkedés mintegy 10-12%-kal növeli az UV-intenzitást.
2. Napszak és évszak:
* Bár az UV-A intenzitása kevésbé ingadozik, mint az UV-B-é, mégis a délelőtt 10 és délután 4 óra közötti időszakban a legerősebb. Ebben az időszakban a nap sugarai merőlegesebben érkeznek, és rövidebb utat tesznek meg a légkörben.
* Az évszakok közül a nyári hónapokban a legmagasabb az UV-A szint, de a téli hónapokban is jelentős lehet, különösen, ha hó borítja a tájat, ami visszaveri a sugarakat.
3. Felhőzet és időjárás:
* A felhők jelentősen csökkenthetik az UV-B sugárzást, azonban az UV-A sugárzás nagy része képes áthatolni a felhőkön. Ezért még borús, felhős napokon is szükség van a napvédelemre.
4. Fényvisszaverő felületek:
* A víz, a homok, a beton és különösen a hó jelentősen visszaverik az UV-sugarakat, növelve az expozíciót. A hó akár 80%-át is visszaverheti az UV-sugárzásnak, ami extrém magas expozíciót eredményezhet síelés közben.
5. Ablaküveg:
* A hagyományos ablaküveg szinte teljes mértékben átengedi az UV-A sugárzást, míg az UV-B-t blokkolja. Ez azt jelenti, hogy autóban utazva vagy ablak mellett ülve is ki vagyunk téve az UV-A káros hatásainak.
6. Ozonszint:
* Az ózonréteg elsősorban az UV-B és UV-C sugárzást nyeli el. Bár az UV-A elnyelése kevésbé jelentős, az ózonszint csökkenése kismértékben növelheti az UV-A sugárzást is.
7. Bőrtípus:
* A Fitzpatrick bőrtípus skála szerint a világosabb bőrtípusok (I-II) érzékenyebbek az UV-sugárzásra és hajlamosabbak a napégésre és a bőrrákra, de az UV-A károsító hatásai minden bőrtípusra érvényesek.
Ezen tényezők ismerete segíti a tudatosabb viselkedést a napon, és a megfelelő védekezési módszerek kiválasztását.
Hatékony védekezés az UV-A sugárzás ellen: bőr és szem
A hatékony védekezés az UV-A sugárzás ellen kulcsfontosságú a bőr és a szem hosszú távú egészségének megőrzéséhez. Mivel az UV-A sugárzás egész évben, felhős időben és üvegen keresztül is jelen van, a védelemnek folyamatosnak és átfogónak kell lennie, nem csupán a nyári hónapokra korlátozódva.
Az alábbiakban bemutatjuk a legfontosabb és leghatékonyabb védelmi stratégiákat:
1. Fényvédő krémek:
* Válasszunk széles spektrumú fényvédőt, amely mind az UV-A, mind az UV-B sugarak ellen véd. Ezt gyakran „broad-spectrum” vagy „UV-A + UV-B” felirat jelzi a termékeken.
* Az UV-A védelem mértékét a PA (Protection Grade of UV-A) rendszer, vagy a PPD (Persistent Pigment Darkening) érték jelöli. A PA+tól PA++++-ig terjedő skálán a PA++++ jelenti a legmagasabb UV-A védelmet. Az EU-ban az UV-A logó azt jelenti, hogy az UV-A védelem legalább egyharmada az SPF értéknek.
* Használjunk legalább SPF 30-as (vagy magasabb) fényvédőt, és kenjük fel bőségesen, legalább 2 mg/cm² mennyiségben, ami egy felnőtt testére nagyjából egy golflabda méretű adagnak felel meg.
* Kétóránként, vagy izzadás és fürdés után gyakrabban kenjük újra, még akkor is, ha vízálló a termék.
2. Védőruházat:
* A ruházat az egyik leghatékonyabb fizikai akadály az UV-sugarak ellen. Válasszunk sűrű szövésű, sötét színű ruhákat, mivel ezek jobban elnyelik az UV-sugarakat.
* Kereshetünk UPF (Ultraviolet Protection Factor) minősítésű ruházatot is. Egy UPF 30-as ruha az UV-sugarak 97%-át, egy UPF 50+-os ruha pedig több mint 98%-át blokkolja.
* A széles karimájú kalapok (legalább 7-10 cm-es karimával) védik az arcot, a füleket és a nyakat az UV-A sugárzástól.
3. Napszemüveg:
* A napszemüveg elengedhetetlen a szem UV-A elleni védelméhez. Győződjünk meg róla, hogy a napszemüveg 100%-ban blokkolja az UV-A és UV-B sugarakat. Ezt gyakran „UV400” vagy „100% UV Protection” felirat jelzi.
* A nagyobb, wraparound (körbefutó) napszemüvegek jobb védelmet nyújtanak, mivel megakadályozzák, hogy a sugarak oldalról bejussanak a szembe.
4. Árnyékkeresés:
* Kerüljük a közvetlen napsugárzást a nap legintenzívebb óráiban, délelőtt 10 és délután 4 óra között. Keresünk árnyékot fák, napernyők vagy épületek alatt.
5. Ablakok és autók:
* Mivel az UV-A áthatol az üvegen, fontoljuk meg UV-szűrős ablakfóliák használatát otthon és az autóban, különösen, ha sok időt töltünk ablak mellett vagy autóban utazva.
Ezeknek a stratégiáknak a következetes alkalmazása jelentősen csökkentheti az UV-A sugárzás káros hatásait, és hozzájárulhat a bőr és a szem egészségének hosszú távú megőrzéséhez.
Fényvédő krémek: a megfelelő UV-A védelem kiválasztása
A fényvédő krémek a mindennapi UV-védelem alapkövei, de a megfelelő termék kiválasztása bonyolult lehet a piacon lévő széles választék miatt. A legfontosabb szempont, hogy olyan fényvédőt válasszunk, amely széles spektrumú védelmet nyújt, azaz mind az UV-B, mind az UV-A sugarak ellen hatékonyan véd.
Az SPF (Sun Protection Factor) érték elsősorban az UV-B védelemre vonatkozik, és azt mutatja meg, hogy hányszor hosszabb ideig tartózkodhatunk a napon anélkül, hogy leégnénk, mint fényvédő nélkül. Azonban az SPF önmagában nem elegendő az UV-A elleni védelem jelzésére.
Az UV-A védelem mértékét különböző rendszerek jelölik:
- PA rendszer (Protection Grade of UV-A): Ez a japán eredetű rendszer a PPD (Persistent Pigment Darkening) teszten alapul, és + jellel jelöli a védelmi szintet.
- PA+ = Enyhe UV-A védelem
- PA++ = Közepes UV-A védelem
- PA+++ = Magas UV-A védelem
- PA++++ = Nagyon magas UV-A védelem
- PPD (Persistent Pigment Darkening) érték: Ez egy numerikus érték, amely azt mutatja meg, hányszor hosszabb ideig tart a bőr pigment sötétedése UV-A sugárzás hatására fényvédő használata mellett, mint anélkül. Minél magasabb a PPD érték, annál jobb az UV-A védelem.
- EU szabvány (UV-A logó): Az Európai Unióban a fényvédő krémeken található körben lévő „UV-A” logó azt jelzi, hogy az UV-A védelem mértéke legalább az SPF érték egyharmada. Például egy SPF 30-as fényvédőnek legalább 10-es PPD értékkel kell rendelkeznie.
A fényvédő krémek két fő típusa létezik:
1. Fizikai (ásványi) fényvédők: Ezek cink-oxidot és/vagy titán-dioxidot tartalmaznak, amelyek fizikai gátat képeznek a bőrön, visszaverve és szórva az UV-sugarakat. Mind az UV-A, mind az UV-B ellen hatékonyak, és általában gyengédebbek az érzékeny bőrre.
2. Kémiai (szerves) fényvédők: Ezek olyan vegyi anyagokat tartalmaznak, amelyek elnyelik az UV-sugarakat, és hővé alakítják azokat. Sokféle kémiai szűrő létezik, amelyek eltérő hullámhosszú UV-sugarak ellen védenek. Az UV-A ellen hatékony kémiai szűrők közé tartozik például az avobenzon, a mexoryl SX és XL, és a Tinosorb S és M. Fontos, hogy olyan kémiai fényvédőt válasszunk, amely stabil UV-A szűrőket tartalmaz, mivel egyes régebbi UV-A szűrők (pl. avobenzon) fény hatására instabillá válhatnak.
A fényvédő krémek kiválasztásakor érdemes figyelembe venni a termék textúráját, hogy könnyen beilleszthető legyen a mindennapi rutinba, valamint azt, hogy vízálló-e, ha sportolunk vagy úszunk. A legfontosabb azonban a rendszeres és megfelelő mennyiségű alkalmazás, valamint az újrakenés, hogy a védelem folyamatosan fennmaradjon.
Ruházat, kalap és árnyék: a fizikai védelem ereje

A fényvédő krémek mellett a fizikai védelem az egyik leghatékonyabb módja az UV-A sugárzás elleni védekezésnek, és sok esetben még megbízhatóbb is, mivel nem igényel újrakenést és nem mosódik le. A ruházat, a kalapok és az árnyékkeresés együttesen maximalizálhatják a napvédelmet.
1. Védőruházat:
* A ruházat egy fizikai gátat képez a bőr és az UV-sugarak között. A legmegfelelőbb ruházat a sűrűn szőtt anyagokból, mint például a farmer, a sötét színű pamut vagy a szintetikus szálakból készült sportruházat. Ezek jobban blokkolják az UV-sugarakat, mint a laza szövésű, világos színű anyagok.
* Az UPF (Ultraviolet Protection Factor) minősítésű ruházat kifejezetten UV-védelemre tervezett anyagokból készül. Az UPF 30 vagy annál magasabb értékű ruhák kiváló védelmet nyújtanak. Ezeket a ruhákat gyakran sportoláshoz, túrázáshoz vagy hosszabb kültéri tevékenységekhez ajánlják.
* A hosszú ujjú felsők és hosszú nadrágok viselése maximális fedést biztosít, jelentősen csökkentve a napfénynek kitett bőrfelületet.
2. Kalapok:
* A kalapok elengedhetetlenek az arc, a fej, a fülek és a nyak védelmében. Válasszunk széles karimájú kalapot, amelynek karimája legalább 7-10 cm széles, és körben árnyékot vet.
* A baseball sapkák és a napellenzők csak az arcot védik részlegesen, a füleket és a nyakat nem, így nem nyújtanak teljes körű védelmet.
3. Árnyékkeresés:
* Az árnyék a legegyszerűbb és legtermészetesebb módja a napvédelemnek. Tervezzük úgy a kültéri tevékenységeket, hogy a nap legintenzívebb óráiban (délelőtt 10 és délután 4 óra között) árnyékban tartózkodjunk.
* Használjunk napernyőt, sátort, vagy keressünk természetes árnyékot fák alatt. Fontos megjegyezni, hogy az árnyék sem nyújt 100%-os védelmet, mivel az UV-sugarak visszaverődhetnek a talajról és más felületekről.
A fizikai védelem alkalmazása különösen fontos gyermekek és érzékeny bőrű egyének számára, valamint olyan helyzetekben, ahol a fényvédő krémek alkalmazása vagy újrakenése nehézkes lehet (pl. vízi sportok, hosszabb túrák). A fizikai és kémiai védelem kombinálása biztosítja a legátfogóbb védelmet az UV-A sugárzás káros hatásai ellen.
Napszemüveg: a szemek pajzsa az UV-A ellen
A napszemüveg nem csupán divatos kiegészítő, hanem a szemek és a környező bőrterület legfontosabb védőeszköze az UV-A és UV-B sugárzás ellen. Ahogy korábban említettük, az UV-A sugarak behatolhatnak a szembe, károsítva a szemlencsét és a retinát, hozzájárulva a katarakta és a makuladegeneráció kialakulásához. A megfelelő napszemüveg kiválasztása ezért kulcsfontosságú.
Mire figyeljünk napszemüveg vásárlásakor:
1. 100% UV-védelem: Ez a legfontosabb szempont. Győződjünk meg róla, hogy a napszemüveg lencséje 100%-ban blokkolja az UV-A és UV-B sugarakat. Ezt gyakran „UV400” felirat jelzi, ami azt jelenti, hogy a lencse blokkolja az összes UV-sugarat 400 nanométerig, ami lefedi az UV-A és UV-B spektrumot. Ne tévesszük össze a lencse sötétségét az UV-védelemmel; egy sötét lencse is lehet UV-szűrő nélküli, és egy világos lencse is nyújthat teljes UV-védelmet.
2. Lencse mérete és formája: A nagyobb, körbefutó (wraparound) napszemüvegek jobb védelmet nyújtanak, mivel megakadályozzák, hogy az UV-sugarak oldalról, felülről vagy alulról bejussanak a szembe. Az oldalsó részeken is védelmet biztosító modellek különösen ajánlottak.
3. Polarizált lencsék: A polarizált napszemüvegek csökkentik a vakító fényt, amely a vízről, hóról vagy sík felületekről verődik vissza. Bár a polarizáció önmagában nem nyújt UV-védelmet, a polarizált lencsék általában UV-szűrővel is el vannak látva, és kényelmesebbé teszik a látást erős fényben.
4. Gyermekek napszemüvege: A gyermekek szeme még érzékenyebb az UV-sugarakra, ezért számukra is elengedhetetlen a 100% UV-védelmet nyújtó napszemüveg. Válasszunk strapabíró, jól illeszkedő modellt.
5. Kontaktlencsék UV-védelemmel: Egyes kontaktlencsék beépített UV-védelemmel rendelkeznek. Bár ezek segítenek a szem egy részének védelmében, nem nyújtanak teljes körű védelmet a környező bőrterületnek és a szaruhártya szélének, ezért a napszemüveg viselése továbbra is javasolt.
A napszemüveg viselése nem csak napsütéses, hanem felhős napokon is fontos, mivel az UV-A sugarak a felhőkön is áthatolnak. Továbbá, télen, síelés vagy téli sportok közben, a hóról visszaverődő UV-sugarak miatt is elengedhetetlen a megfelelő szemvédelem.
Beltéri UV-A expozíció: ablakok, autók és szoláriumok
Az UV-A sugárzás veszélye nem korlátozódik kizárólag a szabadtéri tevékenységekre. Sokan meglepődnek, amikor megtudják, hogy a zárt térben is ki vagyunk téve az UV-A sugaraknak, sőt, egyes mesterséges források még intenzívebb expozíciót is jelenthetnek. Az ablaküveg, az autók és a szoláriumok mind olyan források, amelyek jelentős UV-A expozíciót okozhatnak.
1. Ablaküveg:
* A hagyományos üvegablakok szinte teljes mértékben átengedik az UV-A sugárzást, miközben az UV-B sugarak nagy részét blokkolják. Ez azt jelenti, hogy ha egy ablak mellett ülünk otthon, az irodában vagy egy nyilvános helyen, bőrünk és szemünk folyamatosan ki van téve az UV-A káros hatásainak.
* Hosszú távon ez hozzájárulhat a fotoöregedéshez és a bőrrák kockázatának növekedéséhez az ablakhoz közelebb eső testrészeken. Ezt a jelenséget gyakran megfigyelhetjük teherautó-sofőrök vagy irodai dolgozók esetében, ahol az egyik oldalon jelentősebb a bőr öregedése.
2. Autók:
* Az autók szélvédője általában laminált üvegből készül, amely bizonyos fokú UV-A és UV-B védelmet nyújt. Azonban az oldalsó és hátsó ablakok általában edzett üvegből készülnek, amelyek kevésbé hatékonyan blokkolják az UV-A sugarakat.
* Hosszú utazások során, különösen a napsütéses oldalon ülve, jelentős UV-A expozíciónak vagyunk kitéve. Ezért ajánlott UV-szűrős ablakfóliákat használni, amelyek blokkolják az UV-A sugarakat, vagy UV-védő ruházatot és napszemüveget viselni autóban is.
3. Szoláriumok:
* A szoláriumok, vagy „barnító ágyak”, elsősorban UV-A sugárzást bocsátanak ki, gyakran a természetes napfénynél sokkal nagyobb intenzitással. Bár az UV-B sugárzás is jelen van, az UV-A aránya sokkal magasabb.
* A szoláriumok használata jelentősen növeli a bőrrák, különösen a melanoma kockázatát. A WHO és számos dermatológiai szervezet egyértelműen elítéli a szoláriumozást, mint a bőrrák bizonyított kockázati tényezőjét. A „biztonságos barnulás” fogalma szoláriummal egyszerűen nem létezik.
Fontos tudatosítani, hogy a beltéri környezet sem mindig jelent teljes védelmet az UV-A sugárzás ellen. A megfelelő óvintézkedések megtétele, mint az UV-szűrős fóliák, a védőruházat és a napszemüveg viselése, elengedhetetlen a hosszú távú egészség megőrzéséhez.
Tévhitek és valóság az UV-A sugárzásról
Az UV-A sugárzással kapcsolatos számos tévhit kering a köztudatban, amelyek gyakran ahhoz vezetnek, hogy alulbecsüljük a kockázatát és nem védekezünk ellene megfelelően. Fontos, hogy tisztázzuk ezeket a félreértéseket, hogy megalapozott döntéseket hozhassunk egészségünk védelmében.
1. Tévhit: Az UV-A sugárzás biztonságos, mert nem okoz napégést.
* Valóság: Ez az egyik legveszélyesebb tévhit. Bár az UV-A ritkán okoz azonnali napégést, mélyen behatol a bőrbe és a szembe, ahol csendben, de rendkívül káros módon fejti ki hatását. Ez hozzájárul a fotoöregedéshez, a bőrrákhoz és a szembetegségekhez, mint a katarakta és a makuladegeneráció.
2. Tévhit: Csak akkor kell védekezni az UV-A ellen, ha süt a nap.
* Valóság: Az UV-A sugárzás intenzitása sokkal kevésbé ingadozik, mint az UV-B-é. Jelentős mennyiségben jelen van felhős napokon, télen, sőt, még üvegen keresztül is. Ezért az UV-A elleni védekezésnek egész évben, minden időjárási körülmények között és beltérben is folyamatosnak kell lennie, ha ablak közelében tartózkodunk.
3. Tévhit: A barnulás „egészséges” alapszínt ad, ami véd a napégés ellen.
* Valóság: Minden barnulás, legyen az UV-A vagy UV-B által kiváltott, a bőr károsodásának jele. A bőr barnulása valójában a bőr védekező mechanizmusa a további károsodás ellen, de ez a védelem korlátozott és nem akadályozza meg a bőrrák kialakulását. A szoláriumban szerzett barnulás semmilyen védelmet nem nyújt, sőt, jelentősen növeli a bőrrák kockázatát.
4. Tévhit: A sötétebb bőrtípusoknak nem kell védekezniük az UV-A ellen.
* Valóság: Bár a sötétebb bőrtípusok (Fitzpatrick IV-VI) kevésbé hajlamosak a napégésre és a bőrrákra, mint a világosabbak, az UV-A sugárzás által kiváltott fotoöregedés, pigmentfoltok és az immunrendszeri elnyomás náluk is bekövetkezik. A bőrrák kockázata is fennáll, még ha ritkábban is.
5. Tévhit: Ha egy fényvédőnek magas az SPF-e, az UV-A ellen is véd.
* Valóság: Az SPF érték elsősorban az UV-B védelemre vonatkozik. Egy magas SPF-fel rendelkező fényvédő nem feltétlenül nyújt elegendő UV-A védelmet. Mindig keressük a „széles spektrumú” jelzést, vagy az UV-A védelemre vonatkozó specifikus jelzéseket, mint például a PA++++ vagy a körben lévő UV-A logó.
Ezeknek a tévhiteknek a megcáfolása és a valós információk terjesztése elengedhetetlen ahhoz, hogy a társadalom egészségesebb, tudatosabb döntéseket hozzon a napvédelemmel kapcsolatban, és minimalizálja az UV-A sugárzás hosszú távú káros hatásait.
Az UV-A sugárzás kumulatív hatásai és a hosszú távú egészség

Az UV-A sugárzás hatásait gyakran alábecsülik, részben azért, mert károsító mechanizmusai kevésbé látványosak és azonnaliak, mint az UV-B által okozott napégés. Azonban az UV-A valódi veszélye a kumulatív hatásában rejlik. Az éveken, sőt évtizedeken át tartó, alacsony szintű, de folyamatos expozíció fokozatosan és visszafordíthatatlanul károsítja a bőr és a szem sejtjeit és szöveteit, jelentős hatással van a hosszú távú egészségünkre.
A kumulatív hatások a következőkben nyilvánulnak meg:
- Genetikai károsodás felhalmozódása: Az UV-A által kiváltott oxidatív stressz és DNS-károsodás minden egyes expozícióval felhalmozódik. A sejtek DNS-javító mechanizmusai próbálják helyrehozni ezeket a hibákat, de idővel túlterheltté válnak, ami mutációkhoz vezet. Ezek a mutációk növelik a bőrrák (melanoma, bazális sejtes karcinóma, laphámsejtes karcinóma) kialakulásának kockázatát.
- Kollagén és elasztin lebomlása: Az UV-A sugárzás folyamatosan aktiválja az MMP enzimeket, amelyek lebontják a bőr feszességéért és rugalmasságáért felelős kollagén- és elasztinrostokat. Ez a fokozatos pusztulás vezet a bőr idő előtti öregedéséhez, a mély ráncok, a megereszkedés és a durva textúra kialakulásához. A bőr elveszíti fiatalos megjelenését és funkcionális integritását.
- Pigmentációs rendellenességek: A krónikus UV-A expozíció felborítja a melanin termelés egyensúlyát, ami pigmentfoltok (lentigók, melasma) és egyenetlen bőrtónus kialakulásához vezet. Ezek a foltok nem csupán esztétikai problémát jelentenek, hanem a bőr károsodásának látható jelei is.
- Szemkárosodás előrehaladása: A szemlencse és a retina UV-A okozta károsodása szintén kumulatív. Az évek során felhalmozódó oxidatív stressz és fehérje-denaturáció hozzájárul a katarakta és a makuladegeneráció fokozatos kialakulásához és súlyosbodásához. Ezek a betegségek jelentős látásvesztést okozhatnak, súlyosan befolyásolva az életminőséget.
- Immunrendszeri elnyomás: Az UV-A sugárzás tartósan gyengíti a bőr helyi immunrendszerét, csökkentve annak képességét a kórokozók és a rendellenes sejtek leküzdésére. Ez növeli a fertőzésekre való hajlamot és elősegíti a bőrrák kialakulását.
A kumulatív hatások miatt a napvédelemnek nem kampányszerűnek, hanem életre szóló szokásnak kell lennie. Már gyermekkorban elkezdett, következetes és átfogó védekezés az UV-A sugárzás ellen kulcsfontosságú a bőr és a szem hosszú távú egészségének megőrzéséhez, a betegségek megelőzéséhez és az életminőség javításához.
Az UV-A sugárzás láthatatlan, de rendkívül erőteljes tényező, amely jelentősen befolyásolja bőrünk és szemünk egészségét. Megértése és ellene való tudatos védekezés nem csupán esztétikai kérdés, hanem alapvető egészségügyi prioritás.










