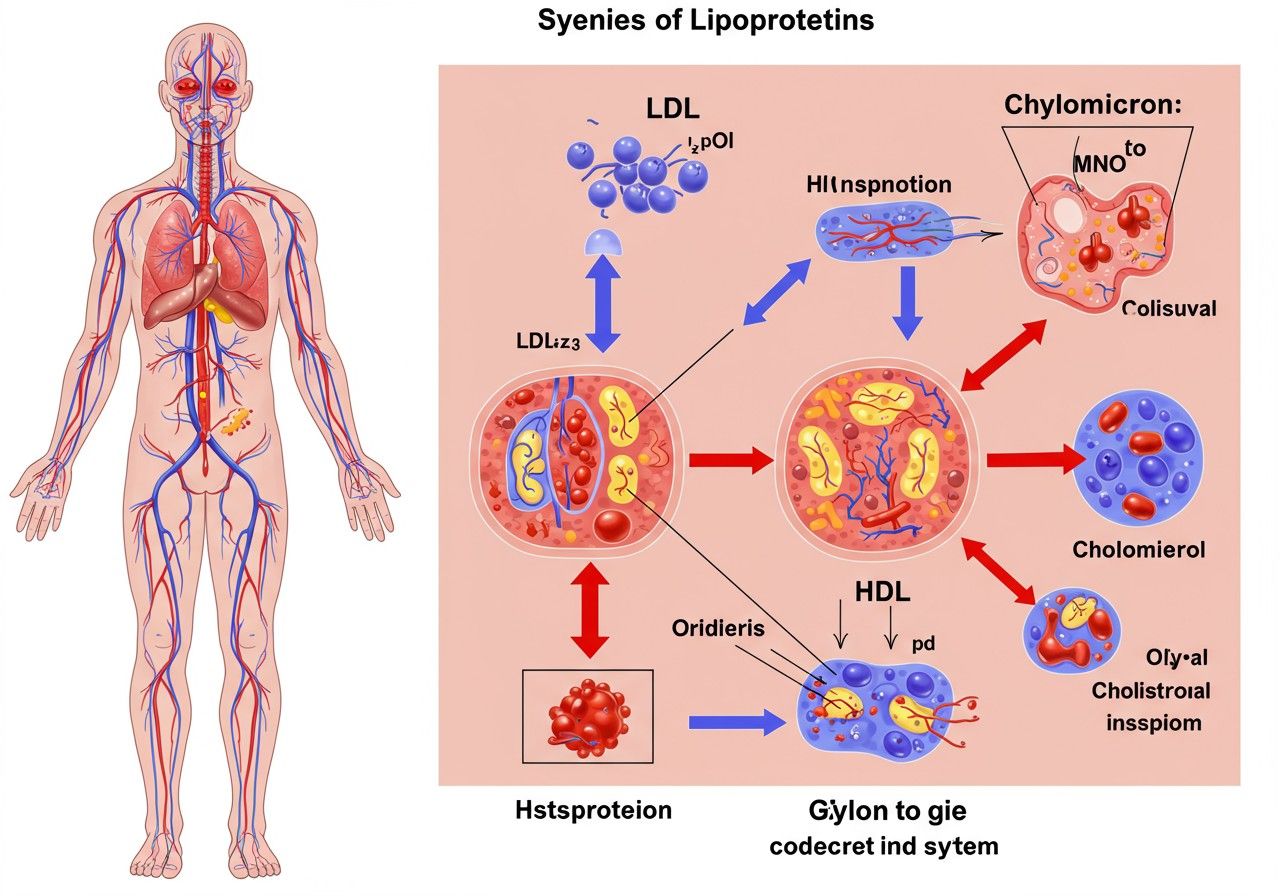
A szervezetünkben zajló élettani folyamatok rendkívül komplexek, és számos molekula összehangolt munkájára épülnek. Ezen molekulák egy különösen fontos csoportját alkotják a lipoproteinek, melyek kulcsfontosságú szerepet játszanak a zsírok, azaz a lipidek szállításában. Gondoljunk csak bele: a vérünk alapvetően vízből áll, a zsírok viszont vízben oldhatatlanok. Hogyan jutnak el akkor a táplálékból felvett vagy a májban termelődő zsírsavak és koleszterin a testünk különböző sejtjeihez, ahol energiaként hasznosulnak vagy membránok építőanyagává válnak? Itt jönnek képbe a lipoproteinek, amelyek híd szerepet töltenek be a vizes és a zsíros környezet között.
Ezek a mikroszkopikus részecskék lényegében „szállítóhajók”, amelyek a véráramban keringve biztosítják a lipidek biztonságos és hatékony transzportját. Nélkülük a zsíranyagcsere összeomlana, ami súlyos egészségügyi problémákhoz vezetne. Éppen ezért elengedhetetlen, hogy megértsük működésüket, típusait és azt, hogy milyen hatással vannak a szervezetünk egészségére, különösen a kardiovaszkuláris rendszerre.
A lipoproteinek alapvető fogalma és szerkezete
A lipoproteinek olyan komplex molekulák, amelyek a lipideket (triglicerideket és koleszterint) és a fehérjéket (apolipoproteineket) egyesítik. Ez az egyedi szerkezet teszi lehetővé számukra, hogy vízben oldhatatlan zsírokat szállítsanak a vérplazma vizes közegében. Képzeljünk el egy apró gömböt, amelynek belseje hidrofób, azaz víztaszító, külső felülete pedig hidrofil, azaz vízbarát.
A lipoprotein részecskék felépítésüket tekintve egy központi, hidrofób magból és egy külső, hidrofil burokból állnak. A magban helyezkednek el a leginkább víztaszító lipidek: a koleszterin-észterek és a trigliceridek. Ezek azok a „rakományok”, amelyeket a lipoprotein szállít. A külső burok ezzel szemben foszfolipidekből, szabad koleszterinből és specifikus fehérjékből, az úgynevezett apolipoproteinekből áll. Ez a burok biztosítja a részecske stabilitását a vizes környezetben, és kölcsönhatásba lép a környező szövetekkel és enzimekkel.
Az apolipoproteinek nem csupán szerkezeti elemek; kritikus szerepet játszanak a lipoprotein anyagcsere szabályozásában. Felismerő jelként szolgálnak a sejtek receptorai számára, aktiválják az anyagcserében részt vevő enzimeket, és stabilizálják a lipoprotein részecskék szerkezetét. A lipoproteinek mérete és sűrűsége változó, ami lehetővé teszi számunkra, hogy különböző típusokat különböztessünk meg, amelyek mindegyike specifikus funkciót lát el a lipidtranszportban.
Az apolipoproteinek: a lipoproteinek „személyazonossága”
Az apolipoproteinek (röviden: apoproteinek) a lipoproteinek fehérje komponensei, és sokkal többek, mint egyszerű szerkezeti elemek. Ők adják a lipoprotein részecskék „személyazonosságát”, meghatározzák funkciójukat és irányítják mozgásukat a véráramban. Ezek a fehérjék teszik lehetővé, hogy a lipoproteinek felismerjék a megfelelő sejteket és enzimeket, amelyekkel kölcsönhatásba lépnek.
Több mint 20 különböző apolipoproteint ismerünk, de néhány közülük különösen fontos a lipidanyagcsere szempontjából. Az ApoA-I például a HDL fő apolipoproteinje, kulcsfontosságú a koleszterin eltávolításában a sejtekből. Az ApoB család, azon belül is az ApoB-100 az LDL, a VLDL és az IDL részecskékben található, és elengedhetetlen az LDL receptor általi felismeréshez, míg az ApoB-48 a kilomikronok jellegzetes fehérjéje. Az ApoC-II egy enzimaktivátor (lipoprotein lipáz), az ApoE pedig több lipoprotein receptor ligandja, ami a máj általi felvételhez szükséges.
Ezek az apolipoproteinek nem állandóak a lipoprotein részecskéken; némelyikük átadható egyik lipoproteintípusról a másikra a véráramban. Ez a dinamikus csere lehetővé teszi a lipoprotein anyagcsere finomhangolását és adaptációját a szervezet pillanatnyi igényeihez. Az apolipoproteinek szintjének mérése egyre nagyobb jelentőséggel bír a kardiovaszkuláris rizikó felmérésében, mivel pontosabban tükrözheti a koleszterin részecskék számát, mint csupán a koleszterin koncentrációja.
A lipoproteinek fő típusai és jellemzőik
A lipoproteineket sűrűségük alapján osztályozzuk, ami a lipid-fehérje arányuktól függ. Minél több lipidet és kevesebb fehérjét tartalmaz egy részecske, annál kisebb a sűrűsége. Öt fő osztályt különböztetünk meg:
| Lipoprotein típus | Fő funkció | Jellemző apolipoproteinek | Fő lipid rakomány |
|---|---|---|---|
| Kilomikronok | Diétás trigliceridek szállítása | ApoB-48, ApoC-II, ApoE | Trigliceridek (exogén) |
| VLDL (Very Low Density Lipoprotein) | Endogén trigliceridek szállítása | ApoB-100, ApoC-II, ApoE | Trigliceridek (endogén) |
| IDL (Intermediate Density Lipoprotein) | VLDL metabolikus terméke | ApoB-100, ApoE | Koleszterin-észterek, trigliceridek |
| LDL (Low Density Lipoprotein) | Koleszterin szállítása a perifériás szövetekbe | ApoB-100 | Koleszterin-észterek |
| HDL (High Density Lipoprotein) | Reverz koleszterintranszport (koleszterin eltávolítása) | ApoA-I | Koleszterin-észterek, foszfolipidek |
Ezek a különböző típusok nem különálló entitások, hanem egy folyamatos metabolikus útvonal részei, ahol az egyik típus átalakulhat a másikba. Ez a dinamikus rendszer biztosítja a lipidek folyamatos áramlását a szervezetben, a felvételtől a felhasználásig és a kiválasztásig.
A lipoproteinek sűrűsége alapján történő osztályozása kulcsfontosságú a diagnosztikában és a terápiában, mivel a különböző sűrűségű frakciók eltérő kockázatot jelentenek a kardiovaszkuláris betegségek szempontjából.
A kilomikronok: az exogén lipidút első állomása

A kilomikronok a legnagyobb és legkisebb sűrűségű lipoprotein részecskék, amelyek a táplálékból származó zsírok szállításáért felelősek. Kialakulásuk a vékonybél falában, az enterocitákban történik, miután a táplálékból származó trigliceridek, koleszterin és zsíroldékony vitaminok felszívódtak. A bélsejtekben ezek a lipidek újra szintetizálódnak, és egy speciális apolipoprotein, az ApoB-48 köré szerveződve, egy nagy, trigliceridben gazdag részecskévé, az úgynevezett „nascent” kilomikronná alakulnak.
Ezek a nascent kilomikronok a nyirokrendszeren keresztül kerülnek a véráramba, elkerülve a májat az első áthaladáskor. A vérben keringve a nascent kilomikronok további apolipoproteineket, például ApoC-II-t és ApoE-t kapnak a HDL-től. Az ApoC-II aktiválja a kapillárisok falában található lipoprotein lipáz (LPL) enzimet, amely lebontja a kilomikronokban lévő triglicerideket zsírsavakra és glicerinre. Ezek a zsírsavak ezután felvehetők az izom- és zsírsejtekbe energiatermelés vagy tárolás céljából.
Ahogy a trigliceridek lebomlanak, a kilomikron zsugorodik és sűrűsége növekszik, átalakulva kilomikron maradvánnyá (remnant). Ez a maradvány elveszíti az ApoC-II-t, de megtartja az ApoB-48-at és az ApoE-t. Az ApoE kulcsfontosságú a májsejtekben található receptorok általi felismeréshez, így a kilomikron maradványok a májba jutnak, ahol lebontódnak, és a bennük lévő koleszterin és egyéb lipidek újrahasznosulnak. Ez az „exogén” út biztosítja, hogy a táplálékból származó zsírok hatékonyan eljussanak a perifériás szövetekbe és a májba.
A VLDL: a májból induló endogén lipidtranszport
Míg a kilomikronok a külső forrásból származó zsírokat szállítják, addig a VLDL (Very Low Density Lipoprotein) a máj által szintetizált zsírokat, elsősorban endogén triglicerideket szállítja a perifériás szövetekbe. A máj folyamatosan termel triglicerideket, különösen akkor, ha a táplálkozás során nagy mennyiségű szénhidrátot fogyasztunk, vagy ha a zsírsavszintézis fokozott. Ezeket a triglicerideket a máj az ApoB-100 apolipoprotein köré csomagolja, és VLDL részecskékként juttatja a véráramba.
A nascent VLDL a vérbe kerülve hasonlóan a kilomikronokhoz, apolipoproteineket (főként ApoC-II-t és ApoE-t) vesz fel a HDL-től. Az ApoC-II ismét aktiválja a lipoprotein lipáz (LPL) enzimet a kapillárisok falában, amely hidrolizálja a VLDL-ben lévő triglicerideket. Ennek következtében a VLDL mérete csökken, sűrűsége nő, és fokozatosan átalakul IDL-lé (Intermediate Density Lipoprotein).
Ez a folyamat kritikus a szervezet energiaellátása szempontjából, hiszen így jutnak el a májban szintetizált zsírsavak az izmokhoz és a zsírszövethez. A VLDL szintje szorosan összefügg a triglicerid szintekkel, és emelkedett értékeik gyakran utalnak a metabolikus szindrómára, inzulinrezisztenciára vagy cukorbetegségre, növelve a kardiovaszkuláris kockázatot.
Az IDL: átmeneti forma az endogén útban
Az IDL (Intermediate Density Lipoprotein), vagyis közepes sűrűségű lipoprotein egy átmeneti részecske, amely a VLDL trigliceridjeinek lebontása során keletkezik. Ahogy a VLDL elveszíti triglicerid tartalmának nagy részét az LPL hatására, egyre inkább koleszterin-észterekben gazdagabbá válik, és átalakul IDL-lé. Ez a folyamat a véráramban zajlik, és az IDL részecskék mérete és sűrűsége a VLDL és az LDL között helyezkedik el.
Az IDL-ben még mindig megtalálható az ApoB-100 és az ApoE apolipoprotein. Két fő sorsa lehet: egyrészt a májsejtek az ApoE segítségével felismerik és felveszik az IDL részecskéket, ahol lebontásra kerülnek. Másrészt az IDL tovább metabolizálódhat a véráramban, elveszítve a maradék triglicerideket és az ApoE-t, miközben koleszterin-észterekben még gazdagabbá válik. Ezzel az átalakulással jön létre a jól ismert LDL (Low Density Lipoprotein).
Az IDL normális körülmények között csak rövid ideig van jelen a vérkeringésben, alacsony koncentrációban. Azonban bizonyos anyagcsere-zavarok, például a diszbetalipoproteinémia esetén az IDL felhalmozódhat, ami fokozott koleszterin lerakódáshoz és súlyos érelmeszesedéshez vezethet. Az IDL szintjének emelkedése önmagában is rizikófaktornak számít a kardiovaszkuláris betegségek szempontjából, jelezve az endogén lipidanyagcsere zavarát.
Az LDL: a „rossz” koleszterin szállítója?
Az LDL (Low Density Lipoprotein), vagyis alacsony sűrűségű lipoprotein, széles körben ismert, mint a „rossz” koleszterin szállítója. Ez a megnevezés azonban némileg félrevezető, mivel az LDL-nek alapvető és létfontosságú szerepe van a szervezetben. Az LDL az IDL-ből képződik, miután az elveszítette trigliceridjeinek nagy részét. Fő feladata a koleszterin szállítása a májból a perifériás szövetekbe, ahol az a sejtmembránok, hormonok és D-vitamin szintéziséhez szükséges.
Az LDL részecskék szinte kizárólag ApoB-100 apolipoproteint tartalmaznak, ami kulcsfontosságú az LDL receptor általi felismeréshez. A sejtek felületén található LDL receptorok felismerik az ApoB-100-at, és bekebelezik az LDL részecskéket (receptor-mediált endocitózis). A sejt belsejében az LDL lebontódik, és a felszabaduló koleszterin felhasználódik. Ez a mechanizmus biztosítja a sejtek számára a szükséges koleszterinellátást, miközben szabályozza a koleszterin szintézisét a sejtben.
A probléma akkor merül fel, ha az LDL szintje tartósan magas a vérben. Ebben az esetben az LDL részecskék könnyebben oxidálódnak, és az oxidált LDL már nem ismeri fel hatékonyan az LDL receptort. Ehelyett a makrofágok (immunsejtek) scavenger receptorai veszik fel, amelyek túlzott mennyiségű oxidált LDL felvétele esetén habsejtekké alakulnak. Ezek a habsejtek felhalmozódnak az érfalakban, hozzájárulva az érelmeszesedés (atherosclerosis) kialakulásához és progressziójához. Ezért az LDL-koleszterin szintjének ellenőrzése kiemelten fontos a kardiovaszkuláris betegségek megelőzésében.
Az LDL nem rossz, hanem a túlzott mennyiségű, vagy diszfunkcionális LDL válik károssá, különösen ha oxidálódik és lerakódik az érfalakban, elősegítve az atherosclerosis kialakulását.
A HDL: a „jó” koleszterin és a reverz koleszterintranszport

A HDL (High Density Lipoprotein), vagyis nagy sűrűségű lipoprotein, gyakran emlegetett „jó” koleszterin, és kulcsfontosságú szerepet játszik az érrendszer védelmében. Fő funkciója a reverz koleszterintranszport, ami azt jelenti, hogy koleszterint gyűjt össze a perifériás szövetekből, beleértve az érfalakat is, és visszaszállítja azt a májba. Ez a mechanizmus segít megelőzni a koleszterin felhalmozódását az artériákban és csökkenti az atherosclerosis kockázatát.
A HDL részecskék a májban és a bélben képződnek, kezdetben lapos, korong alakú, lipidben szegény részecskékként, amelyek fő apolipoproteinje az ApoA-I. Ez az ApoA-I aktiválja a lecitin-koleszterin-aciltranszferáz (LCAT) enzimet, amely szabad koleszterint észterez (átalakít koleszterin-észterré), így az a HDL magjába kerülhet. A perifériás sejtekből a koleszterin az ABCA1 és ABCG1 transzporter fehérjék segítségével jut a nascent HDL-be.
Ahogy a HDL koleszterin-észterekkel telítődik, gömb alakúvá válik. Két fő útvonalon keresztül juttatja vissza a koleszterint a májba: az SR-BI receptor közvetlen felvételével, vagy a koleszterin-észter transzfer protein (CETP) segítségével, amely koleszterin-észtereket cserél trigliceridekre más lipoproteinekkel (VLDL, LDL). A HDL nem csupán a koleszterin eltávolításában játszik szerepet; számos más kedvező tulajdonsággal is rendelkezik, mint például gyulladáscsökkentő, antioxidáns és antitrombotikus hatás.
A magas HDL-koleszterin szint hagyományosan védőfaktornak számít a szív- és érrendszeri betegségekkel szemben. Azonban az utóbbi időben a kutatások rámutattak, hogy nem csupán a HDL mennyisége, hanem a HDL funkciója, azaz a koleszterin kivonási képessége is kritikus. Ennek ellenére az egészséges életmód, a rendszeres testmozgás és a megfelelő táplálkozás továbbra is a HDL szintjének optimalizálásának alapkövei.
A lipoprotein anyagcsere útvonalai részletesen
A lipoproteinek anyagcseréje két fő útvonalra osztható: az exogén és az endogén útvonalra, kiegészülve a reverz koleszterintranszporttal. Ezen útvonalak összehangolt működése biztosítja a lipidek precíz szállítását és elosztását a szervezetben.
Az exogén útvonal: táplálékból származó lipidek
Ez az útvonal a táplálékból származó zsírok emésztésével és felszívódásával kezdődik. A vékonybélben a táplálék trigliceridjei és koleszterinjei felszívódnak az enterocitákba. Itt újra összeszerelik őket, és kilomikronokká csomagolják, amelyek az ApoB-48 apolipoproteint tartalmazzák. A nascent kilomikronok a nyirokrendszerbe, majd a véráramba kerülnek.
A vérben a kilomikronok apolipoproteineket (ApoC-II, ApoE) kapnak a HDL-től. Az ApoC-II aktiválja a lipoprotein lipáz (LPL) enzimet a kapillárisok falán. Az LPL hidrolizálja a kilomikron trigliceridjeit, felszabadítva a zsírsavakat, amelyeket az izom- és zsírsejtek felvesznek. A kilomikronok mérete csökken, és kilomikron maradványokká alakulnak, amelyek elveszítik az ApoC-II-t, de megtartják az ApoB-48-at és az ApoE-t. Az ApoE felismerő jelként szolgál a májsejtek receptorai számára, így a maradványok a májba jutnak, ahol lebontódnak.
Az endogén útvonal: májban szintetizált lipidek
Az endogén útvonal a májban kezdődik, ahol a felesleges szénhidrátokból és zsírsavakból szintetizált trigliceridek, valamint a koleszterin VLDL részecskékké csomagolódnak az ApoB-100 apolipoprotein köré. A nascent VLDL a véráramba kerül, és apolipoproteineket (ApoC-II, ApoE) vesz fel a HDL-től.
Hasonlóan a kilomikronokhoz, az ApoC-II aktiválja az LPL-t, amely lebontja a VLDL trigliceridjeit. Ennek eredményeként a VLDL zsugorodik és IDL-lé alakul. Az IDL még mindig tartalmaz triglicerideket és koleszterin-észtereket, valamint ApoB-100-at és ApoE-t. Az IDL egy része az ApoE révén visszakerül a májba. A fennmaradó IDL-ből a májban termelődő hepatikus lipáz (HL) és a CETP enzim további triglicerideket távolít el, és átalakítja LDL-lé.
Az LDL fő feladata a koleszterin szállítása a májból a perifériás szövetekbe. A sejtek az LDL receptorok segítségével veszik fel az LDL-t, ahol a koleszterin felhasználódik. Az LDL receptorok száma és aktivitása szabályozza a vér LDL-szintjét. Ha a receptorok száma csökken, vagy működésük zavart szenved, az LDL felhalmozódik a vérben, növelve az atherosclerosis kockázatát.
A reverz koleszterintranszport: a HDL szerepe
A reverz koleszterintranszport a HDL legfontosabb védőmechanizmusa. Ez az útvonal eltávolítja a felesleges koleszterint a perifériás sejtekből, beleértve az érfalakat is, és visszaszállítja azt a májba, ahol kiválasztódhat az epével. A folyamat a következőképpen zajlik:
- A nascent, lipidben szegény HDL (főként ApoA-I-t tartalmaz) koleszterint vesz fel a perifériás sejtekből az ABCA1 és ABCG1 transzporter fehérjék segítségével.
- Az LCAT enzim a HDL felületén észterezni kezdi a felvett szabad koleszterint, koleszterin-észterré alakítva azt. Ez a koleszterin-észter a HDL magjába kerül, és a HDL gömb alakúvá válik.
- A koleszterin-észterek egy része közvetlenül a májba kerül az SR-BI receptoron keresztül.
- Egy másik része a CETP enzim segítségével átadódik más lipoproteineknek (VLDL, IDL, LDL) trigliceridek cseréjéért cserébe. Így a máj közvetve is hozzájut a koleszterinhez ezeknek a lipoproteineknek a felvétele révén.
Ez a komplex rendszer biztosítja a koleszterin homeosztázisát, és védelmet nyújt az érelmeszesedés ellen.
A lipoproteinek és a kardiovaszkuláris betegségek
A lipoproteinek anyagcsere-zavarai szorosan összefüggnek a kardiovaszkuláris betegségekkel (KVB), különösen az atherosclerosis kialakulásával és progressziójával. Az atherosclerosis az artériák falainak krónikus gyulladásos betegsége, amelyet plakkok (zsíros lerakódások) felhalmozódása jellemez. Ezek a plakkok beszűkítik az ereket, csökkentik a véráramlást, és súlyos esetekben szívinfarktushoz vagy stroke-hoz vezethetnek.
A legfontosabb rizikófaktor a magas LDL-koleszterin (LDL-C) szint. A vérben keringő túlzott mennyiségű LDL-C részecske könnyebben bejut az érfalba, ahol oxidálódik és gyulladásos választ vált ki. Az oxidált LDL-t a makrofágok felveszik, habsejtekké alakulnak, és lerakódnak az érfalban, elindítva az atherosclerotikus plakk képződését. Ezzel szemben a magas HDL-koleszterin (HDL-C) szint hagyományosan védőfaktornak számít, mivel a reverz koleszterintranszport révén eltávolítja a felesleges koleszterint az érfalakból.
A trigliceridek szintjének emelkedése (hipertrigliceridémia) szintén növeli a KVB kockázatát, bár mechanizmusa komplexebb. Magas triglicerid szintek gyakran járnak együtt alacsony HDL-C és kis, sűrű LDL részecskék megnövekedett számával, amelyek jobban hajlamosak az oxidációra és az érfalba való bejutásra. A Lipoprotein(a) – Lp(a) egy genetikailag meghatározott lipoprotein, amely az LDL-hez hasonló szerkezettel rendelkezik, de egy további apolipoproteint, az apolipoprotein(a)-t tartalmazza. Az emelkedett Lp(a) szint független és erős rizikófaktora az atherosclerosisnak és a trombózisnak.
A lipoproteinek nem csupán passzív szállítók; aktívan részt vesznek a gyulladásos folyamatokban. Az oxidált LDL pro-inflammatorikus, míg a HDL gyulladáscsökkentő és antioxidáns tulajdonságokkal rendelkezik. Az anyagcsere-zavarok, mint a cukorbetegség és az inzulinrezisztencia, tovább rontják a lipoprotein profilokat, fokozva a KVB kockázatát. A lipidprofil rendszeres ellenőrzése és az optimális szintek fenntartása alapvető fontosságú a szív- és érrendszeri egészség megőrzésében.
A lipoprotein profil mérése és értelmezése
A lipoprotein profil, vagy más néven lipidpanel, egy vérvizsgálat, amely a vérben található különböző zsírok és lipoproteinek szintjét méri. Ez az egyik legfontosabb diagnosztikai eszköz a kardiovaszkuláris rizikó felmérésében. A vizsgálatot általában 9-12 órás éhgyomri állapot után végzik, mivel az étkezés jelentősen befolyásolhatja a trigliceridszintet.
A leggyakrabban mért paraméterek:
- Összkoleszterin: A vérben található összes koleszterin mennyisége, beleértve az LDL-C-t, HDL-C-t és a VLDL-ben lévő koleszterint.
- LDL-koleszterin (LDL-C): A „rossz” koleszterin szintje, amely a perifériás szövetekbe szállítja a koleszterint. Magas szintje az atherosclerosis fő rizikófaktora.
- HDL-koleszterin (HDL-C): A „jó” koleszterin szintje, amely a reverz koleszterintranszportért felelős. Magas szintje védő hatású.
- Trigliceridek: A vérben található zsírok, amelyek a kilomikronok és VLDL fő alkotóelemei. Magas szintje szintén növeli a kardiovaszkuláris kockázatot.
Egyéb, speciálisabb paraméterek is mérhetők, mint például a non-HDL-koleszterin (összkoleszterin mínusz HDL-C), amely az összes aterogén lipoproteinben lévő koleszterint reprezentálja, vagy az ApoB szint, amely a potenciálisan káros lipoprotein részecskék számát tükrözi. A Lipoprotein(a) – Lp(a) mérése is javasolt, különösen familiáris hyperlipidaemia vagy korai KVB esetén.
Az optimális értékek személyre szabottak lehetnek, a páciens egyéni rizikófaktoraitól függően. Általánosságban elmondható, hogy az LDL-C szintjét a lehető legalacsonyabban kell tartani, különösen magas kardiovaszkuláris kockázatú egyéneknél. A HDL-C szintjének emelése kedvező, míg a trigliceridek szintjének csökkentése szintén cél. Az orvos a teljes lipidprofil és a páciens kórtörténetének figyelembevételével értelmezi az eredményeket és javasol kezelési stratégiát.
Életmódbeli tényezők hatása a lipoprotein szintekre

Az egészséges lipoprotein szintek fenntartása nagymértékben függ az életmódbeli választásainktól. Számos tényező befolyásolja a koleszterin- és trigliceridszinteket, és ezek tudatos kezelésével jelentősen javíthatjuk kardiovaszkuláris egészségünket.
Táplálkozás
A táplálkozás a legfontosabb módosítható tényező. A telített zsírok és a transzzsírok fogyasztásának csökkentése kulcsfontosságú az LDL-C szintjének mérséklésében. Ezek a zsírok megtalálhatók a vörös húsokban, zsíros tejtermékekben, feldolgozott élelmiszerekben és süteményekben. Helyettük javasolt az egyszeresen és többszörösen telítetlen zsírsavakban gazdag élelmiszerek fogyasztása, mint az olívaolaj, avokádó, diófélék, magvak és a zsíros halak (omega-3 zsírsavak).
A rostban gazdag étrend (teljes kiőrlésű gabonák, gyümölcsök, zöldségek, hüvelyesek) segíthet az LDL-C csökkentésében, mivel a rostok megkötik a koleszterint a bélben és elősegítik annak kiválasztását. A túlzott cukor- és finomított szénhidrátfogyasztás hozzájárulhat a trigliceridszint emelkedéséhez, ezért ezek mérséklése is fontos.
Rendszeres testmozgás
A rendszeres testmozgás számos jótékony hatással van a lipidprofilra. Növeli a HDL-C szintjét, csökkenti a trigliceridszintet, és javítja az inzulinérzékenységet, ami közvetetten szintén kedvező a lipidanyagcserére. Hetente legalább 150 perc mérsékelt intenzitású vagy 75 perc intenzív aerob testmozgás javasolt.
Testsúlykontroll
Az optimális testsúly fenntartása alapvető. A túlsúly és az elhízás gyakran jár együtt magas LDL-C-vel és trigliceridszinttel, valamint alacsony HDL-C-vel. A testsúly csökkentése, még mérsékelt mértékben is, jelentősen javíthatja ezeket az értékeket.
Dohányzás és alkoholfogyasztás
A dohányzás az egyik legkárosabb tényező a kardiovaszkuláris egészség szempontjából. Csökkenti a HDL-C szintjét, növeli az oxidált LDL mennyiségét és károsítja az érfalakat. A dohányzásról való leszokás az egyik leghatékonyabb lépés a lipidprofil javítására. Az alkoholfogyasztás mérsékelt mennyiségben (férfiaknál napi 1-2 egység, nőknél napi 1 egység) növelheti a HDL-C szintjét, de a túlzott alkoholfogyasztás jelentősen emelheti a trigliceridszintet és károsíthatja a májat.
Stresszkezelés
A krónikus stressz is befolyásolhatja a lipidprofilt, mivel stressz hormonok felszabadulását váltja ki, amelyek hatással lehetnek a zsíranyagcserére. A stresszkezelési technikák, mint a meditáció, jóga vagy egyéb relaxációs módszerek, hozzájárulhatnak az általános egészség és a lipoprotein szintek javításához.
Gyógyszeres kezelési lehetőségek a lipoprotein szintek optimalizálására
Bár az életmódbeli változtatások az elsődlegesek a lipoprotein szintek optimalizálásában, bizonyos esetekben gyógyszeres kezelésre is szükség van, különösen magas kardiovaszkuláris kockázatú egyéneknél, vagy ha az életmódváltás önmagában nem elegendő. Számos gyógyszer áll rendelkezésre, amelyek különböző mechanizmusokon keresztül hatnak a lipidanyagcserére.
Sztatinok
A sztatinok a leggyakrabban felírt és leghatékonyabb gyógyszerek az LDL-koleszterin szintjének csökkentésére. Hatásmechanizmusuk a májban található HMG-CoA reduktáz enzim gátlásán alapul, amely kulcsszerepet játszik a koleszterinszintézisben. A koleszterinszintézis csökkentése arra készteti a májsejteket, hogy több LDL receptort termeljenek, így több LDL-t vonnak ki a vérből. A sztatinok ezen felül gyulladáscsökkentő és érvédő hatással is rendelkeznek, függetlenül a koleszterinszint csökkentésétől.
Fibrátok
A fibrátok elsősorban a trigliceridszint csökkentésére és a HDL-koleszterin szintjének enyhe emelésére szolgálnak. Hatásmechanizmusuk a PPAR-alfa receptorok aktiválásán alapul, ami növeli a lipoprotein lipáz (LPL) aktivitását és csökkenti a máj triglicerid termelését. Különösen hasznosak súlyos hipertrigliceridémia esetén, amely hasnyálmirigy-gyulladás kockázatával jár.
Koleszterin abszorpció gátlók (Ezetimib)
Az ezetimib a koleszterin bélből történő felszívódását gátolja, így csökkenti a májba jutó koleszterin mennyiségét. Ez arra készteti a májat, hogy több koleszterint vonjon ki a vérből az LDL receptorok fokozott termelésével, ami az LDL-C szintjének csökkenéséhez vezet. Gyakran alkalmazzák sztatinokkal kombinálva, ha a sztatin monoterápia nem elegendő.
PCSK9 gátlók
A PCSK9 gátlók (például evolocumab, alirocumab) egy viszonylag új gyógyszercsoport, amelyet injekció formájában adnak be. Ezek a gyógyszerek gátolják a PCSK9 fehérjét, amely normális esetben lebontja az LDL receptorokat. A PCSK9 gátlók hatására az LDL receptorok száma megnő a májsejtek felületén, ami drasztikusan csökkenti az LDL-koleszterinszintet. Súlyos hiperkoleszterinémiában szenvedő betegeknél, vagy sztatin intolerancia esetén alkalmazzák.
Nikotinsav (Niacin)
A nikotinsav, vagy B3-vitamin, nagy dózisban alkalmazva hatékonyan csökkenti az LDL-C-t és a triglicerideket, valamint emeli a HDL-C-t. Azonban gyakori mellékhatásai (pl. bőrpír, májenzim emelkedés) miatt ma már ritkábban használják, és csak szigorú orvosi felügyelet mellett javasolt.
Omega-3 zsírsav készítmények
Magas trigliceridszint esetén az orvos javasolhat magas dózisú, gyógyszerészeti tisztaságú omega-3 zsírsav készítményeket. Ezek a készítmények csökkentik a máj triglicerid termelését és a vér triglicerid szintjét.
A gyógyszeres kezelés megkezdése előtt mindig konzultálni kell az orvossal, aki az egyéni rizikófaktorok és a lipidprofil alapján meghatározza a legmegfelelőbb terápiát.
Genetikai tényezők és a lipoprotein anyagcsere zavarai
A lipoproteinek anyagcseréje rendkívül komplex, és számos gén szabályozza. Ennek következtében a genetikai eltérések jelentősen befolyásolhatják a lipoprotein szinteket és funkciókat, ami különböző típusú diszlipidémiákhoz vezethet. Ezek a genetikai eredetű anyagcsere-zavarok súlyos kardiovaszkuláris kockázatot jelenthetnek, gyakran már fiatal korban.
Familiáris hiperkoleszterinémia (FH)
A familiáris hiperkoleszterinémia (FH) az egyik leggyakoribb monogénes örökletes betegség, amely súlyos LDL-koleszterinszint emelkedéssel jár. Két fő formája ismert: a heterozigóta FH (gyakoribb, 1:250-500 arányban fordul elő) és a homozigóta FH (ritkább, de súlyosabb). Az FH-t leggyakrabban az LDL receptor génjének mutációja okozza, ami csökkenti a máj LDL felvételi képességét a vérből. Ritkábban a ApoB-100 vagy a PCSK9 gén mutációja is okozhatja. Az FH-ban szenvedő betegek már gyermekkorban extrém magas LDL-koleszterinszinttel rendelkeznek, és kezeletlenül korai szívinfarktus és stroke kockázatával néznek szembe.
Familiáris kombinált hiperlipidémia (FCHL)
A familiáris kombinált hiperlipidémia (FCHL) egy másik gyakori örökletes lipidanyagcsere-zavar, amelyre a magas trigliceridszint és a magas LDL-koleszterinszint jellemző. Gyakran alacsony HDL-koleszterinszinttel is társul. Az FCHL hátterében több gén és környezeti tényező együttes hatása áll, így poligenikus betegségnek számít. A genetikai hajlam mellett az életmód (elhízás, inzulinrezisztencia, túlzott szénhidrátfogyasztás) súlyosbíthatja a tüneteket. Az FCHL-ben szenvedő betegek fokozottan ki vannak téve a korai atherosclerosis és a szívbetegségek kockázatának.
Lipoprotein lipáz hiány (LPLD)
A lipoprotein lipáz hiány (LPLD) egy ritka, de súlyos örökletes betegség, amelyet a lipoprotein lipáz (LPL) enzim teljes vagy részleges hiánya okoz. Mivel az LPL felelős a kilomikronok és VLDL trigliceridjeinek lebontásáért, hiánya extrém magas trigliceridszinthez (akár 1000 mg/dL felett) vezet. Ez súlyos hasnyálmirigy-gyulladás (pancreatitis) kockázatával jár. A betegek gyakran szenvednek bőrön megjelenő xanthomáktól és hasi fájdalmaktól. A kezelés alapja a rendkívül alacsony zsírtartalmú diéta.
Ezen kívül számos más ritkább genetikai rendellenesség is ismert, amelyek befolyásolják a lipoprotein anyagcserét, például az ApoE izoformák (pl. ApoE4, ami növeli az Alzheimer-kór kockázatát és befolyásolja a lipidprofilt), vagy a CETP gén variációi. A genetikai tesztelés segíthet a diagnózis pontosításában, a rizikó felmérésében és a személyre szabott kezelési stratégiák kidolgozásában.
A lipoproteinek szerepe a gyulladásban és az immunválaszban
A lipoproteinek hagyományos szerepe a lipidtranszportban ma már kiegészül egy sokkal szélesebb, komplexebb képzel. Egyre több bizonyíték utal arra, hogy a lipoproteinek, különösen a HDL és az LDL, aktívan részt vesznek a gyulladásos folyamatokban és az immunválaszban. Ez a felismerés alapjaiban változtatja meg a kardiovaszkuláris betegségek patogenezisének megértését.
A HDL, a „jó” koleszterin, nem csupán a koleszterin eltávolításáért felelős, hanem jelentős gyulladáscsökkentő és antioxidáns tulajdonságokkal is rendelkezik. Képes inaktiválni az oxidált lipideket és más pro-inflammatorikus molekulákat, ezáltal védi az érfalakat a károsodástól. Ezen kívül a HDL képes gátolni az endothel sejtek aktivációját, csökkenteni az adhezív molekulák expresszióját és elősegíteni az endothel integritását. Egyes kutatások szerint a HDL modulálhatja az immunsejtek működését, például a makrofágok koleszterin kivonási képességének javításával.
Ezzel szemben az LDL, különösen annak oxidált formája (oxLDL), erősen pro-inflammatorikus hatású. Az oxLDL-t a makrofágok scavenger receptorai felveszik, ami gyulladásos citokinek felszabadulását váltja ki, és elősegíti a habsejtek képződését. Az oxLDL közvetlenül is károsítja az endothel sejteket, elősegíti a vérlemezkék aggregációját és hozzájárul az atherosclerotikus plakkok instabilitásához. Az LDL részecskék gyulladásos hatását az is fokozza, hogy képesek kötődni az érfalban lévő proteoglikánokhoz, és ott felhalmozódni, ami gyulladásos reakciót vált ki.
A lipoproteinek kölcsönhatásba lépnek a veleszületett és adaptív immunrendszer elemeivel is. Például a kilomikronok és a VLDL, a trigliceridek szállítói, szintén hordozhatnak endotoxinokat (LPS), amelyek bakteriális eredetű gyulladáskeltő anyagok. Ezek a lipoproteinek képesek megkötni és semlegesíteni az endotoxinokat, védő szerepet játszva a szisztémás gyulladás ellen. Azonban krónikus gyulladásos állapotokban, mint az inzulinrezisztencia vagy a metabolikus szindróma, a lipoproteinek funkciója megváltozhat, és pro-inflammatorikusabbá válhatnak, hozzájárulva a betegség progressziójához. Ennek a komplex interakciónak a megértése új terápiás célpontokat nyithat meg a jövőben.
Jövőbeli kutatások és terápiás irányok

A lipoproteinek kutatása dinamikusan fejlődik, és számos ígéretes területet fedez fel a jövőbeli terápiás beavatkozások számára. A cél továbbra is a kardiovaszkuláris betegségek kockázatának csökkentése, de egyre inkább a személyre szabott megközelítések és a komplexebb biológiai mechanizmusok megértése kerül előtérbe.
Az egyik fő irány a HDL funkciójának jobb megértése és modulálása. Mivel a HDL mennyisége nem mindig korrelál a védőhatással, a kutatók a HDL koleszterin kivonási kapacitására, antioxidáns és gyulladáscsökkentő tulajdonságaira fókuszálnak. Új gyógyszerek fejlesztése folyik, amelyek nem csupán emelik a HDL szintjét, hanem javítják annak funkcióját is. Ilyenek lehetnek az ApoA-I mimetikumok vagy a CETP gátlók új generációja, amelyek a HDL anyagcseréjét befolyásolják.
A lipoprotein(a) – Lp(a) területén is jelentős áttörések várhatók. Mivel az Lp(a) szintje genetikailag meghatározott, és jelenleg nincs hatékony gyógyszeres kezelés a csökkentésére, a kutatók olyan innovatív terápiákat vizsgálnak, mint az antisense oligonukleotidok (például pelacarsen), amelyek gátolják az apolipoprotein(a) szintézisét a májban, drámai Lp(a) szint csökkenést eredményezve. Ezek a kezelések paradigmaváltást hozhatnak a magas Lp(a) szinttel rendelkező betegek ellátásában.
A génterápia és a CRISPR-Cas9 génszerkesztési technológia is ígéretesnek tűnik a súlyos örökletes diszlipidémiák, mint például a familiáris hiperkoleszterinémia vagy a lipoprotein lipáz hiány kezelésében. Már folynak klinikai vizsgálatok, amelyek ezeket a technológiákat alkalmazzák a lipidanyagcsere génjeinek korrekciójára, potenciálisan gyógyító hatással.
A mikrobiom és a lipidanyagcsere közötti kapcsolat is egyre nagyobb figyelmet kap. A bélflóra összetétele befolyásolhatja a koleszterin és zsírsav anyagcserét, valamint a gyulladásos folyamatokat. A prebiotikumok, probiotikumok és a széklettranszplantáció jövőbeli terápiás lehetőségeket kínálhat a diszlipidémiák kezelésében. A személyre szabott orvoslás, amely figyelembe veszi az egyén genetikai profilját, életmódját és mikrobiomját, lehetővé teheti a lipoprotein szintek még hatékonyabb és célzottabb optimalizálását, megelőzve ezzel a kardiovaszkuláris betegségek kialakulását.