A gyógyszerészet és a neurológia történetében számos olyan vegyület létezik, amely jelentős szerepet játszott egy-egy korszakban, majd a tudományos fejlődés és az etikai megfontolások következtében háttérbe szorult. Ezek közé tartozik a Korazol, más néven Pentetrazol vagy Cardiazol, egy szintetikus vegyület, amely a 20. század első felében széles körben alkalmazott központi idegrendszeri stimulánsként és konvulzív terápiás szerként vált ismertté. Történelme során a Korazol a gyógyítás reményét és a súlyos mellékhatások okozta dilemmákat egyaránt megtestesítette, mély nyomot hagyva az orvostudomány fejlődésében.
A Korazol története nem csupán egy kémiai anyag fejlődését mutatja be, hanem tükrözi az emberi elme megértésére és a mentális betegségek kezelésére irányuló küzdelmet is. Kezdeti felfedezésétől egészen a klinikai gyakorlatból való kivonásáig a Korazol útja számos fordulópontot és vitát generált, amelyek mind hozzájárultak a modern gyógyszerészet és pszichiátria alapjainak lefektetéséhez. Ennek a komplex vegyületnek a megértéséhez elengedhetetlen, hogy részletesen megvizsgáljuk kémiai szerkezetét, farmakológiai hatásmechanizmusát, valamint a történelmi alkalmazásainak kontextusát és az abból levont tanulságokat.
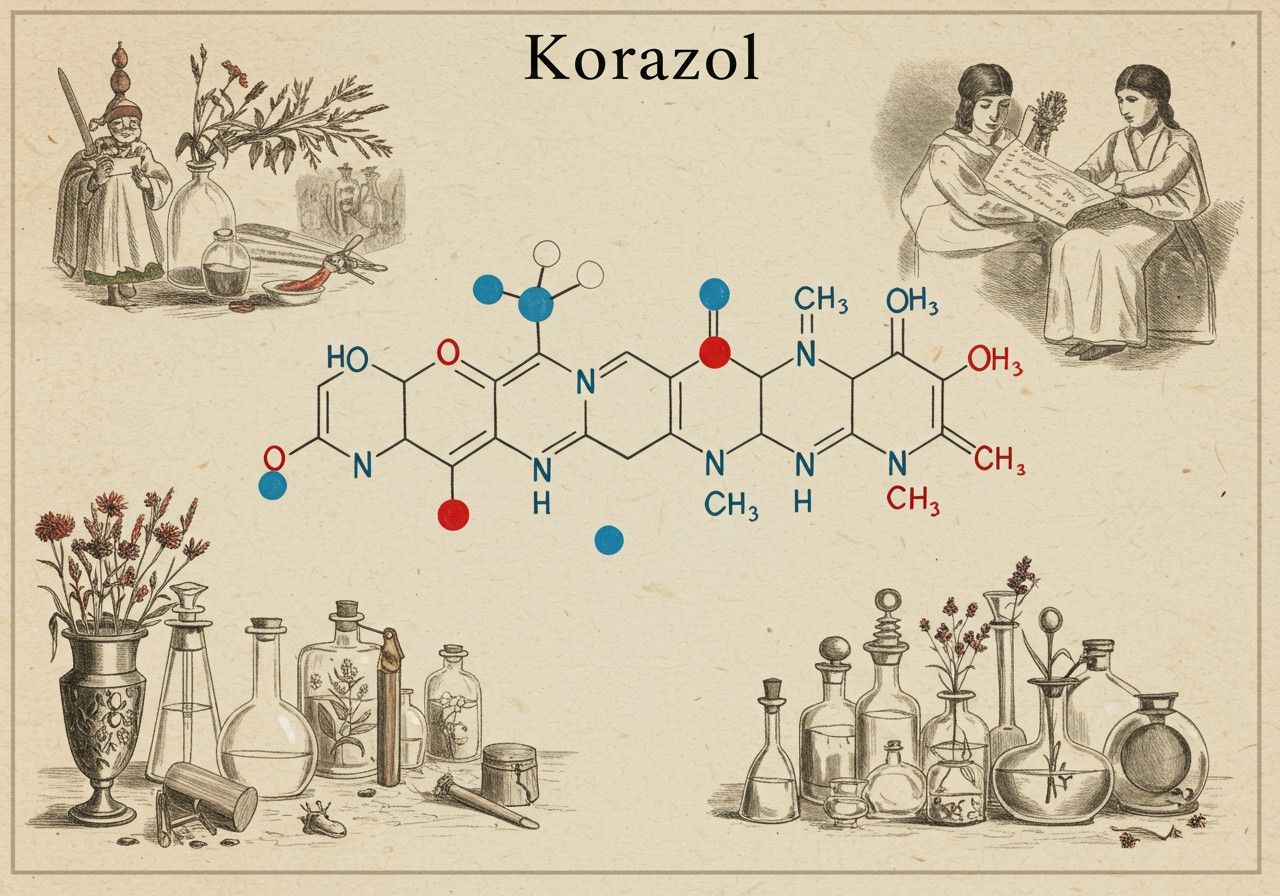
A Korazol kémiai szerkezete és farmakológiai osztályozása
A Korazol kémiai neve pentametilén-tetrazol, és egy biciklikus vegyület, amely egy tetrazol gyűrűt és egy ciklohexán gyűrűt tartalmaz. A tetrazol gyűrű egy ötatomos heterociklus, amely négy nitrogén- és egy szénatomot foglal magában, míg a ciklohexán egy hatatomos telített szénlánc. Ez a specifikus szerkezet adja meg a vegyületnek a központi idegrendszerre gyakorolt stimuláló hatását. A Korazol egy szintetikus anyag, amelyet eredetileg 1924-ben állítottak elő, és gyorsan felkeltette a kutatók érdeklődését farmakológiai tulajdonságai miatt.
Farmakológiai szempontból a Korazolt a központi idegrendszeri stimulánsok csoportjába sorolják, azon belül is az analeptikumok közé. Az analeptikumok olyan gyógyszerek, amelyek stimulálják a légzőközpontot és a vazomotoros központot az agytörzsben, ezáltal fokozva a légzést és a vérkeringést. Ez a hatás különösen hasznosnak bizonyult súlyos légzési depresszióval járó állapotok, például barbiturát-túladagolás esetén. A Korazol hatása gyorsan jelentkezett és viszonylag rövid ideig tartott, ami meghatározta klinikai alkalmazási lehetőségeit.
A vegyület molekuláris súlya viszonylag alacsony, ami lehetővé teszi, hogy könnyedén átjusson a vér-agy gáton, és gyorsan elérje a célterületeket az agyban. Ez a tulajdonság magyarázza a gyors hatáskezdetet és a markáns neurológiai válaszokat, amelyeket a Korazol adagolása kivált. A kémiai stabilitása és a viszonylag egyszerű szintézise hozzájárult ahhoz, hogy a múltban széles körben elérhető és alkalmazott gyógyszerré váljon.
„A pentametilén-tetrazol egy klasszikus példája annak, hogyan képes egy viszonylag egyszerű kémiai szerkezet mélyreható és komplex hatásokat kiváltani az emberi idegrendszerben, megnyitva az utat új terápiás megközelítések felé, miközben súlyos mellékhatásokat is hordozott.”
Hatásmechanizmusa az idegrendszerben
A Korazol hatásmechanizmusa alapvetően a gamma-aminovajsav (GABA) neurotranszmitter rendszer modulációján keresztül valósul meg. A GABA a központi idegrendszer legfontosabb gátló neurotranszmittere, amely a neuronok aktivitását csökkenti. A Korazol a GABA-A receptorok specifikus antagonistájaként működik. Ez azt jelenti, hogy gátolja a GABA kötődését a receptoraihoz, vagy megakadályozza a receptor aktiválódását, ezáltal csökkentve a gátló hatást.
Amikor a GABA gátló hatása csökken, az agyban lévő neuronok fokozottan izgatottá válnak. Ez a fokozott neuronális aktivitás vezet a Korazolra jellemző stimuláló és konvulzív hatásokhoz. Különösen az agytörzsben és a kéreg alatti struktúrákban fejti ki hatását, ami magyarázza a légzésre és a keringésre gyakorolt stimuláló hatását, valamint a görcsrohamok kiváltásának képességét. A Korazol hatására a neuronok membránpotenciálja depolarizálódik, és megnő az akciós potenciálok keletkezésének valószínűsége, ami az idegsejtek fokozott kisüléséhez vezet.
A GABA-A receptorok modulációja rendkívül érzékeny folyamat, és a Korazol által kiváltott gátlás mértéke közvetlenül összefügg az adagolással. Alacsonyabb dózisokban enyhe stimulációt okozhat, míg magasabb adagokban súlyos, generalizált tonusos-klónusos görcsrohamokat válthat ki. Ez a dózisfüggő hatásmechanizmus tette lehetővé a Korazol különböző terápiás alkalmazásait, de egyben rendkívül veszélyessé is, mivel a terápiás és toxikus dózisok közötti különbség gyakran elenyésző volt.
A Korazol nemcsak a GABA-A receptorokhoz kötődik, hanem befolyásolhatja más neurotranszmitter rendszereket is, bár a fő hatásmechanizmus a GABA gátlásán keresztül valósul meg. Ez a komplex interakció az idegrendszerrel teszi a Korazolt egy rendkívül hatékony, de egyben nehezen szabályozható gyógyszerré, amelynek pontos adagolása és monitorozása kritikus fontosságú volt a klinikai gyakorlatban.
Történelmi használata analeptikumként és mérgezések kezelésében
A Korazol elsődleges és legkorábbi klinikai alkalmazása a légzési és keringési analeptikum szerepe volt. Az 1920-as és 1930-as években, amikor még nem álltak rendelkezésre a modern intenzív terápiás eszközök és gyógyszerek, a légzési depresszió és a keringési elégtelenség gyakran végzetes kimenetelű volt. Különösen nagy problémát jelentett a barbiturát-túladagolás, amely akkoriban elterjedt altató és nyugtató szerek voltak. A barbiturátok túlzott bevitele súlyos központi idegrendszeri depressziót, légzésleállást és keringési sokkot okozhatott.
Ilyen esetekben a Korazolt intravénásan vagy intramuszkulárisan adták be, hogy stimulálja a légzőközpontot és a vazomotoros központot az agytörzsben. A gyógyszer hatására a légzés mélysége és gyakorisága növekedett, a vérnyomás emelkedett, és a betegek gyakran visszanyerték az eszméletüket. Ez a gyors és drámai hatás sok esetben megmentette a betegek életét, ami hozzájárult a Korazol népszerűségéhez és elterjedéséhez az orvosi gyakorlatban.
Azonban az analeptikus hatásnak ára volt. A Korazolnak rendkívül szűk volt a terápiás ablaka, ami azt jelenti, hogy a hatékony és a toxikus dózis közötti különbség nagyon kicsi volt. A túlzott adagolás könnyen görcsrohamokhoz vezethetett, amelyek önmagukban is életveszélyesek lehettek, különösen egy már legyengült, mérgezett beteg számára. A klinikusoknak állandóan egyensúlyozniuk kellett a légzés stimulálásának szükségessége és a görcsrohamok kiváltásának kockázata között.
A Korazolt más, kevésbé súlyos légzési depressziós állapotok kezelésére is használták, például bizonyos fertőző betegségek vagy műtéti beavatkozások utáni szövődmények esetén. Ennek ellenére a barbiturát-túladagolás maradt a legjelentősebb indikációja, ahol a Korazol alkalmazása gyakran az utolsó reménysugár volt. A modern gyógyszerek és intenzív terápiás eljárások megjelenésével, mint például a mechanikus lélegeztetés és specifikus antidotumok, a Korazol analeptikumként való használata fokozatosan megszűnt, mivel biztonságosabb és hatékonyabb alternatívák váltak elérhetővé.
A Korazol és a pszichiátriai konvulzív terápia története

A Korazol történetének talán legvitathatóbb és egyben legmeghatározóbb fejezete a pszichiátriai konvulzív terápiában való alkalmazása. Az 1930-as években a mentális betegségek, különösen a skizofrénia kezelésére rendelkezésre álló módszerek rendkívül korlátozottak voltak. A betegek gyakran intézményekbe kerültek, ahol a kezelés nagyrészt szegényes volt, és ritkán hozott jelentős javulást.
Ebben a kontextusban jelent meg Meduna László József magyar pszichiáter úttörő munkája. Meduna azt feltételezte, hogy a skizofrénia és az epilepszia valamilyen módon antagonisztikusak, azaz ritkán fordulnak elő együtt ugyanabban a személyben. Ezt a klinikai megfigyelést alapul véve, arra a következtetésre jutott, hogy az epilepsziás rohamok kiváltása javulást hozhat a skizofréniás betegek állapotában. Kezdetben kámforolajat használt rohamok kiváltására, majd 1934-ben áttért a Korazolra, amely sokkal megbízhatóbban és gyorsabban váltott ki görcsrohamokat.
„Meduna László József úttörő munkája a Korazol-kúra bevezetésével alapjaiban változtatta meg a pszichiátriai kezelések addigi gyakorlatát, bár módszere később etikai és biztonsági aggályokat vetett fel.”
A Korazol-kúra során a betegeknek intravénásan adagolták a vegyületet, aminek hatására rövid időn belül generalizált tonusos-klónusos görcsroham alakult ki. A roham ijesztő és gyakran fájdalmas volt a betegek számára, magában foglalta az eszméletvesztést, a test merevvé válását (tonusos fázis), majd a rángatózó mozgásokat (klónusos fázis). Súlyos mellékhatások, például csonttörések (különösen a gerincoszlopban és a hosszú csontokban), izomszakadások és egyéb sérülések gyakoriak voltak a rohamok során.
Ennek ellenére a Korazol-kúra jelentős áttörésnek számított, mivel sok betegnél drámai javulást eredményezett. A súlyos katatóniás vagy pszichotikus állapotban lévő betegek egy része visszanyerte a kapcsolatot a valósággal, és funkcionálisabbá vált. A kezelés elterjedt az egész világon, és rövid időn belül a pszichiátriai intézmények egyik leggyakoribb terápiás módszerévé vált. Ez volt az első olyan biológiai terápia, amely valóban hatékonynak tűnt a súlyos mentális betegségekkel szemben, és reményt adott a korábban reménytelennek tartott esetekben.
A Korazol-kúrát megelőzően az inzulin sokkterápia volt az egyik legelterjedtebb fizikai kezelés a skizofrénia ellen. Ez a módszer súlyos hipoglikémiás sokkot váltott ki inzulin beadásával, ami szintén rohamokhoz és kómához vezethetett. Az inzulin sokkterápia azonban hosszadalmasabb, nehezebben kontrollálható és szintén jelentős kockázatokkal járt. A Korazol előnye a gyorsabb hatáskezdet és a rövidebb kezelési idő volt, ami vonzóbbá tette a klinikusok számára.
Azonban a Korazol-kúra súlyos hátrányai, mint a rendkívüli félelem és szorongás a roham előtt, a fájdalom és a fizikai sérülések kockázata, hamar nyilvánvalóvá váltak. A betegek gyakran rettegtek a következő kezeléstől, és a terápia maga traumatikus élmény volt. Ezek a tényezők vezettek ahhoz, hogy a Korazolt viszonylag hamar felváltotta egy biztonságosabb és humánusabb alternatíva: az elektrokonvulzív terápia (ECT). Az ECT, amely kontrollált elektromos árammal vált ki rohamokat, lehetővé tette az izomrelaxánsok és az érzéstelenítők alkalmazását, minimalizálva a fizikai sérüléseket és a beteg szenvedését. Ennek köszönhetően a Korazol-kúra a pszichiátriai kezelések történetének egy rövid, de intenzív fejezetévé vált, amely a modern pszichiátria fejlődését alapozta meg.
Mellékhatásai és toxicitása
A Korazol hatékonysága ellenére, mind analeptikumként, mind konvulzív terápiás szerként, a vegyület rendkívül jelentős és gyakran súlyos mellékhatásokkal és toxicitással járt. Ezek a tényezők nagymértékben hozzájárultak ahhoz, hogy a Korazolt végül kivonták a klinikai gyakorlatból.
A legdrámaibb és leginkább ismert mellékhatása a generalizált tonusos-klónusos görcsroham kiváltása volt, amely már a terápiás dózisok közelében is jelentkezhetett. A görcsrohamok során a betegek elvesztették az eszméletüket, az izmaik merevvé váltak, majd ritmikus rángatózásba kezdtek. Ez a folyamat rendkívüli fizikai megterhelést jelentett, és számos komplikációval járt:
- Csonttörések és ficamok: A rohamok során fellépő erős izomösszehúzódások gyakran vezettek csigolyatörésekhez, hosszú csontok töréséhez (pl. felkar, combcsont), vállficamokhoz és egyéb ízületi sérülésekhez.
- Izomszakadások és zúzódások: Az izmokra ható extrém erők izomszakadásokat és súlyos zúzódásokat okozhattak.
- Nyelvharapás és fogtörés: A rohamok során a nyelv elharapása és a fogak sérülése is gyakori volt.
- Légzési problémák: Bár a Korazol analeptikum volt, paradox módon magas dózisokban vagy elhúzódó rohamok esetén légzési leállást is okozhatott.
- Kardiovaszkuláris komplikációk: A rohamok jelentős terhelést jelentettek a szív- és érrendszerre, ami szívritmuszavarokhoz, vérnyomáskiugrásokhoz és ritkán szívmegálláshoz vezethetett, különösen idős vagy szívbeteg betegeknél.
A fizikai sérüléseken túl a Korazol beadása rendkívül traumatikus pszichológiai élményt jelentett a betegek számára. A roham előtti percekben a betegek erős szorongást, félelmet és halálfélelem-érzést éltek át, mivel tudatában voltak annak, hogy mi fog következni. Ez a „Korazol-félelem” súlyos pszichés terhet jelentett, és sok esetben a betegek megtagadták a további kezelést.
A szűk terápiás ablak volt a Korazol egyik legnagyobb problémája. A hatékony terápiás dózis és a toxikus, görcskeltő dózis közötti különbség minimális volt, ami megnehezítette a biztonságos adagolást. Az egyéni érzékenység is jelentősen változhatott, így egy adott dózis az egyik betegnél terápiás hatást váltott ki, míg egy másiknál már súlyos görcsrohamot.
Egyéb mellékhatások közé tartozott még a hányinger, hányás, fejfájás, szédülés, izgatottság és zavartság. Ezek a tünetek általában enyhébbek voltak, de tovább rontották a beteg komfortérzetét. A Korazol toxicitása és a vele járó jelentős kockázatok végül felülmúlták a feltételezett terápiás előnyöket, különösen, amikor biztonságosabb és jobban kontrollálható alternatívák, mint az ECT, elérhetővé váltak.
A Korazol visszavonása és a modern orvostudomány
A Korazol széles körű alkalmazása viszonylag rövid ideig tartott, és az 1950-es évektől kezdődően fokozatosan kivonták a klinikai gyakorlatból. Ennek a visszavonásnak több alapvető oka is volt, amelyek a gyógyszerbiztonság, az etika és a tudományos fejlődés szempontjából egyaránt fontosak.
Az egyik legfőbb ok a súlyos és gyakori mellékhatások, különösen a görcsrohamokkal járó fizikai sérülések voltak. Ahogy az orvostudomány fejlődött, egyre elfogadhatatlanabbá vált, hogy egy terápiás eljárás ennyi kockázattal járjon. A betegek szenvedése, a csonttörések és a pszichológiai trauma arra késztették a szakembereket, hogy biztonságosabb alternatívákat keressenek.
A másik döntő tényező az elektrokonvulzív terápia (ECT) megjelenése és fejlődése volt. Az 1930-as évek végén Ugo Cerletti és Lucio Bini olasz orvosok fejlesztették ki az ECT-t, amely elektromos árammal váltott ki rohamokat. Bár az ECT kezdeti formái szintén jártak kockázatokkal, gyorsan kiderült, hogy sokkal jobban kontrollálható, mint a Korazol. Az izomrelaxánsok (például a szukcinilkolin) és az intravénás anesztézia (például a tiopentál) alkalmazásával az ECT során a betegek rohamai már nem jártak fizikai sérülésekkel, és a kezelés sokkal humánusabbá vált. Ez a fejlődés azonnal elavulttá tette a Korazol-kúrát a pszichiátriában.
Az analeptikumként való alkalmazás terén is megjelentek biztonságosabb és hatékonyabb alternatívák. A légzési és keringési elégtelenség kezelésére kifejlesztett modern gyógyszerek, valamint a mechanikus lélegeztetés technológiájának fejlődése feleslegessé tette a Korazol használatát. A barbiturát-túladagolás kezelésében például a támogató kezelés (légút biztosítása, lélegeztetés, folyadékpótlás) és a specifikus antidotumok alkalmazása sokkal biztonságosabb és hatékonyabb megoldást kínált.
A gyógyszerészeti szabályozás szigorodása is hozzájárult a Korazol kivonásához. Az új gyógyszerek engedélyezési folyamata egyre inkább megkövetelte a szigorú biztonsági és hatékonysági vizsgálatokat, és a már forgalomban lévő gyógyszerek felülvizsgálata során a Korazol egyszerűen nem felelt meg a modern sztenderdeknek. Az Egyesült Államokban például az FDA (Food and Drug Administration) az 1970-es években betiltotta a Korazol forgalmazását.
A Korazol visszavonása fontos tanulságokkal szolgált a gyógyszerfejlesztés és a klinikai etika számára. Rávilágított arra, hogy a hatékonyság önmagában nem elegendő, ha egy gyógyszer jelentős kockázatokkal jár. A betegbiztonság és a humánus bánásmód elengedhetetlen a gyógyításban. A Korazol története egy emlékeztető arra, hogy az orvostudomány folyamatosan fejlődik, és a korábban elfogadott gyakorlatok idővel elavulttá válhatnak, ha biztonságosabb és etikusabb alternatívák jelennek meg.
Jelenlegi szerepe a tudományos kutatásban és az epilepszia modellezésében
Bár a Korazolt kivonták a klinikai gyakorlatból, a tudományos kutatásban továbbra is fontos szerepet játszik, különösen az epilepszia és a görcsrohamok mechanizmusának tanulmányozásában. A Korazolt széles körben alkalmazzák állatmodellekben, mint egy megbízható és reprodukálható módszert a görcsrohamok kiváltására, ezáltal lehetővé téve az antikonvulzív gyógyszerek tesztelését és az epilepszia patofiziológiájának vizsgálatát.
A pentametilén-tetrazol (PTZ) modell az egyik leggyakrabban használt in vivo modell az epilepszia kutatásban. Rágcsálókban (egerekben és patkányokban) adagolva a Korazol dózisfüggő módon vált ki különböző típusú rohamokat, a mioklónusos rángatózásoktól a generalizált tonusos-klónusos rohamokig. Ez a modell lehetővé teszi a kutatók számára, hogy:
- Új antikonvulzív szerek hatékonyságát vizsgálják: A kísérleti vegyületek görcsgátló hatását a Korazol által kiváltott rohamok súlyosságának és gyakoriságának csökkentésével mérik.
- A görcsrohamok patofiziológiáját tanulmányozzák: A Korazol segít megérteni, hogyan keletkeznek és terjednek a rohamok az agyban, és mely neurotranszmitter rendszerek vesznek részt ebben a folyamatban.
- Genetikai és molekuláris faktorok szerepét derítsék fel: A modell segítségével azonosíthatók azok a gének és molekuláris útvonalak, amelyek befolyásolják a görcsrohamokra való hajlamot és az antikonvulzív terápiára adott választ.
- A neuroprotektív hatások vizsgálatát végezzék: Egyes kutatások azt vizsgálják, hogy bizonyos anyagok képesek-e megvédeni az agysejteket a Korazol által kiváltott rohamok káros hatásaitól.
A Korazol mint kutatási eszköz értéke abban rejlik, hogy megbízhatóan gátolja a GABA-A receptorok működését, ami az epilepszia egyik alapvető mechanizmusa. Ezáltal a PTZ modell releváns betekintést nyújt a gátló neurotranszmisszió zavarai által kiváltott görcsrohamokba. Emellett a Korazol farmakokinetikája jól ismert, ami megkönnyíti a dózisok és a hatások pontos kontrollálását a kísérletek során.
Azonban a kutatásban való alkalmazása is szigorú etikai irányelvek és állatjóléti szabályok betartásával történik. A kutatók minimalizálják az állatok szenvedését, és csak indokolt esetben alkalmazzák ezt a modellt, amikor más alternatívák nem állnak rendelkezésre. A Korazol tehát a klinikai gyógyításból való eltűnése után is megőrizte jelentőségét, mint egy alapvető eszköz a neurológiai kutatásban, hozzájárulva az epilepszia jobb megértéséhez és új kezelési módszerek felfedezéséhez.
Etikai megfontolások és a gyógyszerfejlesztés tanulságai

A Korazol története nem csupán egy gyógyszer fejlődését és hanyatlását mutatja be, hanem mélyreható etikai megfontolásokat is felvet, amelyek alapjaiban formálták a modern gyógyszerfejlesztési és klinikai kutatási protokollokat. A 20. század első felében az orvosi etika normái jelentősen különböztek a maiaktól. A súlyos mentális betegségekkel küzdő betegek gyakran voltak kitéve olyan kezeléseknek, amelyek ma már elfogadhatatlannak minősülnének.
A Korazol-kúra, különösen a pszichiátriában, számos etikai dilemmát vetett fel:
- Tájékozott beleegyezés hiánya: A Korazol-kúra idején a betegek, különösen a mentálisan sérültek, ritkán adtak teljes körűen tájékozott beleegyezést a kezeléshez. Gyakran nem értették a beavatkozás természetét, kockázatait és alternatíváit.
- Betegjogok sérelme: A fizikai sérülések, a rohamok előtti rettegés és a kényszeres kezelés alkalmazása súlyosan sértette a betegek jogait és méltóságát.
- Kockázat/haszon arány: Bár a Korazol hatékonynak tűnt egyes esetekben, a súlyos mellékhatások és a fizikai sérülések kockázata etikai kérdéseket vetett fel a terápiás előnyökkel szemben.
- Humánus bánásmód: A fájdalmas és traumatikus kezelés ellentmondott a humánus orvosi ellátás alapelveinek.
Ezek a tapasztalatok, valamint más, hasonlóan problematikus orvosi beavatkozások esetei (pl. lobotómia, inzulin sokkterápia), vezettek a modern klinikai etika és a betegjogok fejlődéséhez. A Korazol esete rámutatott a szigorúbb szabályozás, a független etikai bizottságok és a betegek autonómiájának tiszteletben tartására vonatkozó igényre. Ma már elengedhetetlen a betegek teljes körű tájékoztatása, beleegyezése, és a kezeléseknek meg kell felelniük a legmagasabb biztonsági és etikai sztenderdeknek.
A gyógyszerfejlesztés területén a Korazol története szintén fontos tanulságokkal szolgált. Megerősítette a klinikai vizsgálatok szigorú fázisainak szükségességét, amelyek magukban foglalják a pre-klinikai (állatkísérletek) és a klinikai (embereken végzett) vizsgálatokat, a biztonságosság és hatékonyság alapos értékelése érdekében. A farmakovigilancia, azaz a gyógyszerek mellékhatásainak folyamatos monitorozása is kulcsfontosságúvá vált, hogy az esetleges problémákat időben azonosítani lehessen.
A Korazol esete egy figyelmeztető történet arról, hogy a tudományos előrehaladásnak mindig kéz a kézben kell járnia az etikai megfontolásokkal és a betegjólét prioritásával. A múltbeli hibákból való tanulás segítette a modern orvostudományt abban, hogy biztonságosabb, hatékonyabb és humánusabb kezeléseket fejlesszen ki, amelyek tiszteletben tartják a betegek jogait és méltóságát.
A Korazol a populáris kultúrában és az orvostörténetben
Bár a Korazol már régóta eltűnt a klinikai gyakorlatból, emléke és öröksége fennmaradt az orvostörténeti irodalomban és néhol a populáris kultúrában is. Azok számára, akik a 20. század közepén éltek, a „Korazol-kúra” kifejezés gyakran a pszichiátriai kezelések nyers és sokkoló valóságát idézte fel. Ez a vegyület egyfajta szimbólumává vált annak a korszaknak, amikor az orvostudomány kétségbeesetten kereste a megoldásokat a mentális betegségekre, gyakran drasztikus és vitatható módszerekkel.
Az orvostörténészek számára a Korazol esete gazdag anyagot szolgáltat a gyógyszerfejlesztés, a pszichiátria fejlődése és az orvosi etika változásainak tanulmányozására. Az analeptikumok történetében a Korazol kulcsszereplőként jelenik meg, mint az egyik első hatékony, de problematikus szer. A konvulzív terápia fejlődésének megértéséhez pedig elengedhetetlen a Korazol-kúra elemzése, hiszen ez volt az ECT közvetlen előfutára, és Meduna László József úttörő munkája alapozta meg a rohamok terápiás alkalmazásának gondolatát.
A populáris kultúrában a Korazol ritkábban, de néha felbukkan irodalmi művekben, filmekben vagy dokumentumfilmekben, amelyek a 20. századi pszichiátriai intézmények életét vagy a mentális betegségek korabeli kezelési módszereit mutatják be. Ezekben az ábrázolásokban a Korazol gyakran a fájdalom, a félelem és a kétségbeesés szinonimájaként jelenik meg, hozzájárulva a pszichiátria stigmatizált képének kialakulásához, ugyanakkor emlékeztetve a múltbeli küzdelmekre és az elért fejlődésre.
A Korazol emléke arra is figyelmeztet, hogy a tudományos haladás során mindig kritikus szemmel kell vizsgálni az új terápiákat, és folyamatosan felül kell értékelni a régieket. A gyógyításban a szándék és a hatékonyság mellett a biztonság, a humánus bánásmód és a betegjogok tiszteletben tartása is elengedhetetlen. A Korazol története egy komplex lecke az orvostudomány számára, amely bemutatja a felfedezés izgalmát, a terápiás reményt, a súlyos mellékhatások okozta dilemmákat, és végül a fejlődés és az etikai korrekció szükségességét.
Alternatív stimulánsok és analeptikumok fejlődése
A Korazol visszavonása után a gyógyszeripar és az orvostudomány nem állt meg, hanem intenzíven folytatta a kutatást és fejlesztést a központi idegrendszeri stimulánsok és analeptikumok területén. A cél az volt, hogy olyan vegyületeket találjanak, amelyek hatékonyak, de lényegesen biztonságosabbak, kevesebb mellékhatással járnak, és könnyebben kontrollálhatók, mint a Korazol.
Az analeptikumok terén a Korazolt felváltották olyan szerek, mint a doxapram, a niketamid és a bemegrid. Ezek a vegyületek hasonlóan stimulálták a légzőközpontot, de általában szélesebb terápiás ablakkal rendelkeztek, és kevésbé valószínű volt, hogy görcsrohamokat vagy más súlyos neurológiai mellékhatásokat okozzanak a terápiás dózisokban. A doxapram például ma is használatos bizonyos esetekben, például krónikus obstruktív tüdőbetegség (COPD) akut exacerbációjában, ahol a légzési elégtelenség áll fenn, és a betegek nem reagálnak a mechanikus lélegeztetésre.
A központi idegrendszeri stimulánsok kategóriájában számos más típusú gyógyszer is megjelent, amelyek különböző hatásmechanizmusokon keresztül fejtették ki serkentő hatásukat. Ilyenek például az amfetaminok és a metilfenidát, amelyeket ma is alkalmaznak figyelemhiányos hiperaktivitási zavar (ADHD) és narkolepszia kezelésére. Ezek a szerek elsősorban a dopamin és noradrenalin rendszerekre hatnak, és bár nekik is vannak mellékhatásaik és függőségi potenciáljuk, profiljuk eltér a Korazolétól.
A modern intenzív terápia fejlődése is nagymértékben hozzájárult az analeptikumok szerepének csökkenéséhez. A kifinomult mechanikus lélegeztetőgépek, a vérnyomás-szabályozó gyógyszerek és a keringést támogató eszközök lehetővé tették, hogy a súlyos légzési és keringési elégtelenségben szenvedő betegeket sokkal hatékonyabban és biztonságosabban stabilizálják, anélkül, hogy olyan drasztikus stimulánsokra lenne szükség, mint a Korazol.
Ez a fejlődés nem csupán a Korazol hiányát pótolta, hanem egy teljesen új korszakot nyitott meg a farmakológiában, ahol a gyógyszerek fejlesztése sokkal célzottabbá, biztonságosabbá és hatékonyabbá vált. A Korazol története így egyfajta mérföldkőként is felfogható, amely kijelölte az utat a modernebb és humánusabb gyógyászati megközelítések felé.
A neurofarmakológia fejlődése és a Korazol öröksége
A Korazol, bár már nem része a klinikai terápiának, jelentős örökséget hagyott a neurofarmakológia fejlődésében. A vegyület hatásmechanizmusának megértése, különösen a GABA-A receptor antagonizmus felfedezése, alapvető fontosságú volt az agy gátló neurotranszmitter rendszereinek megismerésében. Ez a tudás kulcsfontosságúvá vált az epilepszia, a szorongásos zavarok és az álmatlanság kezelésére szolgáló modern gyógyszerek fejlesztésében.
A Korazol révén szerzett tapasztalatok rávilágítottak a GABA rendszer bonyolultságára és a modulációjának potenciális terápiás lehetőségeire. A Korazol mint egy „tiszta” GABA-A antagonista, segített a kutatóknak azonosítani a receptor alcsaládjait és a különböző kötőhelyeket, amelyekre a gyógyszerek hatást gyakorolhatnak. Ez a felismerés vezetett például a benzodiazepinek, mint a diazepám vagy az alprazolám fejlesztéséhez, amelyek a GABA-A receptor allosztérikus modulátorai, és fokozzák a GABA gátló hatását, ezáltal szorongásoldó, nyugtató és görcsgátló hatást fejtenek ki, sokkal biztonságosabban, mint a Korazol.
Továbbá, a Korazol története hozzájárult a gyógyszerbiztonság és a toxikológia terén szerzett ismeretek bővítéséhez. Az általa kiváltott súlyos mellékhatások és a szűk terápiás ablak hangsúlyozták a gyógyszerek alapos biztonsági profiljának felmérésének fontosságát a klinikai alkalmazás előtt. Ez a tapasztalat segített kialakítani azokat a szigorú szabályozási kereteket és klinikai vizsgálati protokollokat, amelyek ma is érvényben vannak, és amelyek célja a betegek védelme a potenciálisan káros gyógyszerektől.
Az epilepszia kutatásában a Korazol öröksége, mint a PTZ rohammodell, továbbra is alapvető fontosságú. Ez a modell lehetővé teszi a tudósok számára, hogy megvizsgálják az új antikonvulzív szerek hatásmechanizmusait, és mélyebben megértsék a görcsrohamok kialakulásának neuronális és molekuláris alapjait. A Korazol tehát nem csupán egy régi gyógyszer, hanem egy olyan eszköz is, amely a mai napig hozzájárul a neurofarmakológiai ismeretek bővítéséhez és a jövő gyógyszereinek fejlesztéséhez.
Végső soron a Korazol története a tudományos fejlődés, az etikai dilemma és az emberi szenvedés komplex hálózatát mutatja be. Emlékeztet bennünket arra, hogy az orvostudomány útja gyakran tele van kihívásokkal és nehéz döntésekkel, de a múlt tapasztalataiból való tanulás elengedhetetlen a jövőbeli betegek biztonságosabb és hatékonyabb ellátásához.